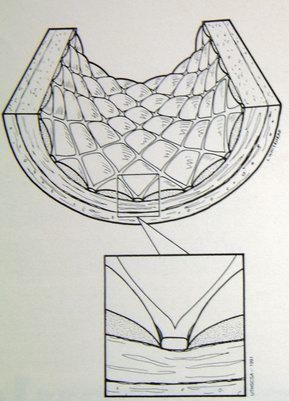
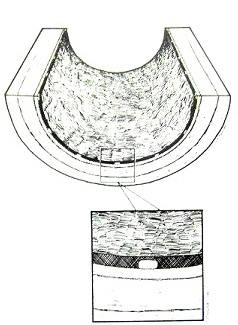
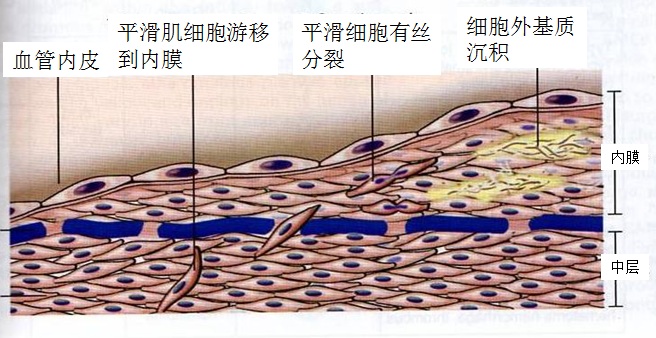
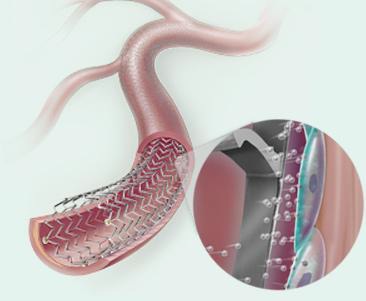
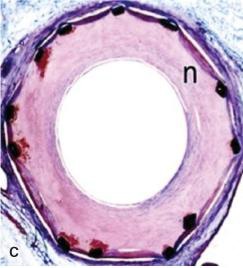
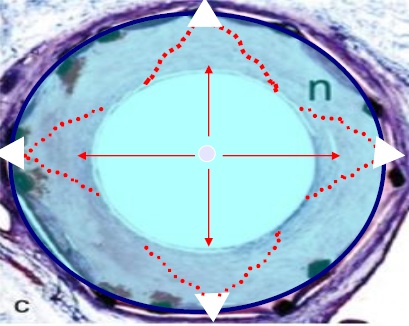
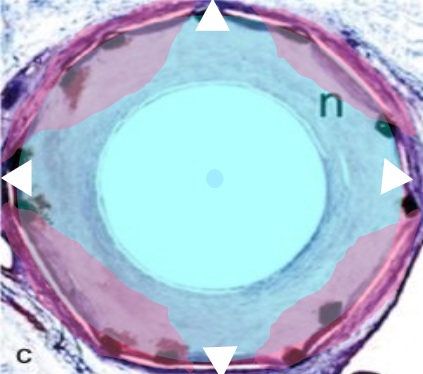
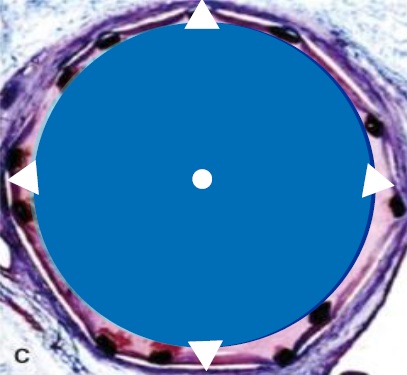
���Բ���֢������ 1. ֧�ż�������խ����Ϊһ�ֺ����ٴ�����֢��������Ѫ�ܶο��Է�������խ��������ֱ����С��Ѫ����������������ǰ�������IJ��䣬�ϳ��IJ��䡣���������խ����ͨ��PTA���ֲ���˨���ơ��Լ�ֱ�Ӱ߿��������ɹ��ĵõ����ơ����ǿ��ŵ�ʱ�����ޡ� �ڽ������ѧ��ʷ�ϣ�Ѫ�ܻ�е��ͨ�������ɵ�����Ѫ�����ſ�ʼ�ġ������ִ�ͳ��Ѫ�����ţ�angioplasty���ĸ����ع���Negative remodeling����Ҫ�IJ����ı�������խ�ķ��������ǿ�ʼתΪ֧�żܵ�Ѫ����ֲ�롣��֧�żܵ�ֲ�����Ȼ�ᷢ��֧�ż��ڵ���խ����Ҫ��������Ĥ��������Ѫ����ǻֱ�����٣��Լ�ƽ����������ϸ������ʵij�������֧�ż��ڼ��͵���ά��֯���ӡ�
��֫Ѫ�ܵĿ��Ŷ��ڻ���ʮ����Ҫ����Ϊ���Լ�������֫��ȱѪ���½�֫��DZ�ڿ��ܣ����ٿ����Ƴ����ķ������ֲ��˿��Ի����Ъ�����е�֢״����ߵ�����������һ�����������ٴ��ɹ���Ѫ�ܿ��ŵĿ۲�����ʵ������Ҫ�� ����Ԥ���������Ļ��ߣ�����֧�ż�ֲ�������խ���ٴ���Ҫ�Խ�С������ʱ��Ѫ������ͨ�����Գ�ֵػ�����Ϣ�ۣ�rest pain����������֯�����ϡ����ܹ�Ѫ����������������ȱѪ��֢״���������������� �����ڸ��������ؼ�Ъ�����еĻ��ߣ�֧�ż�ֲ�������խ������������������������½���Ӧ�ÿ��Ǻ��ʵ����ƣ�ͨ��������Ѫ���ڵ����ơ�
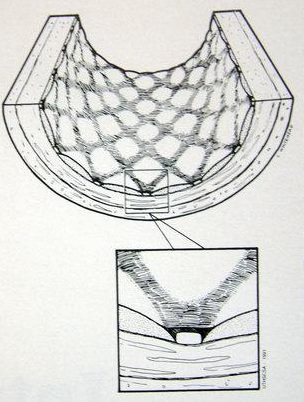
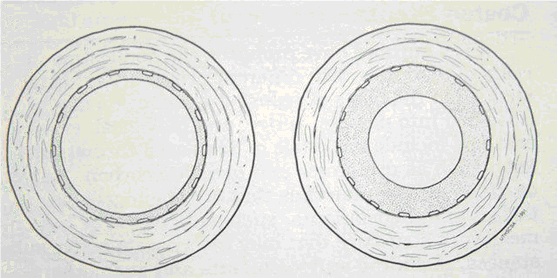
�Ķ��� �Ķ���֧�ż�������խ��in-stent restenosis,ISR����25%��Ӱ�쿪�ŵ����ذ�������Ѫ�ܣ�run-off vessel�������ȱѪ���أ������̫������Ȼ��Щ���������Ƿ�Ϊ����Ӳ���Լ����Ľ�չ�� �Ķ�������խ���ٴ�Ӱ���������³��ڳ����Ի��Ъ�����е��ش���Ʋ��ٱ����������˸�ϲ���������ơ�ǡ�����ظ���Ѫ���������������������·��ֲ����[1]��
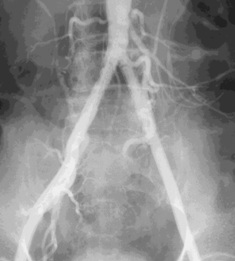
�������ֲ�֧�� �������ֲ�֧�ż���խ���ٴ�Ӱ�����жό���֧�żܣ�“Kissing” stent����Ѫ������ѧ�Ͳ���ѧӰ�죬��ʵ�Dz�����ġ���С���������ڌ���֧�ż�����խ���������ɸ����Ľ���֧���ڻ���֧�ܴ��ϵ��µļ�϶�ڵ���Ĥ�����ͻ���Ѫ˨���Լ���֧�żܵ�ֱ������[3]��
�������ֲ����֧�ż�2���ʼ�����ʣ�primary patency��Ϊ61%~80%��2��Э�������ʣ�assisted primary patency��69%~98%������2������ݻ�û��һ�µ������������Ľ��Ҳ��һ�¡���խ�������¸�������֢��Ъ�����У�lifestyle-limiting claudication��LLC��������Ů��������������ȫ�ۺ�֢�м���Ѫ˨�γɵ�Σ�ա�
�����������ֲ����֧�żܵ�����խ�����Ʋ��Ծ����DZ������ƻ��Dz��û����ķ�ʽ[2]��
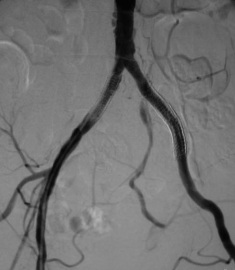
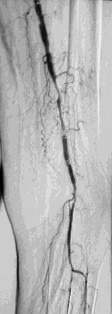
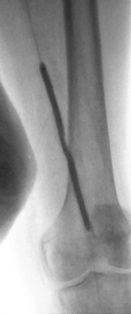
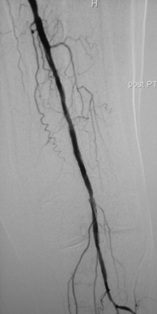
���N���� ���N������10cm���䣬�������ţ�PTA��1��������խ�ʣ�70%������֧�ż���Ƶ��ٴ�Ӧ�û��沢��ȷ���������������Ͻ�֧�żܼ���������֧�żܵ��;��ԡ�����TASC������C ��D �ڵij��β�����ѡ֧�ż�ֲ���Ѿ���Ϊ��ʵ�������Ͻ�֧�żܾ��ж��ػ�е���ܣ����Լ��������Ͻ�������Ѫ˨�ԡ����䳤�ȣ����Ƴ������֧�żܺ�Ѫ�ܵ���������runoff��������խ�Ĺ�ϵ����ʮ�����[4]�� һ������֧�ż��ڵ�����խ���˻�������������ǰ��֢״����������˲��˵�����������QOL����Ȼ��õ����ơ���һ�������ҪӰ�����ذ�����֧ѭ���γɣ���ǿ���ڿ����ƣ���ѪС��ҩ�������ʽ�ĸı��Լ������������Ŀ[7��8]�� �����Ͻ�֧�ż�ֲ���֧�ż�������խ�Ƚ�����ǰ������������ٲ��ֲ����ٴ���[9]�����ֹ��еİ�ȫ���ޣ�inherent safety margin�����������ɵ�Ӧ��Ѫ����֧�żܣ�������TASC�����е�D���䡣
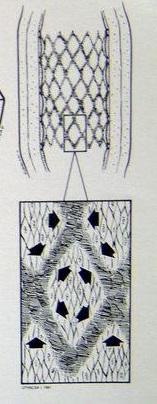
�N���¶��� �����N���¶�������խ���ٴ�Ӱ��ȡ�����䳤�ڵĿ��ţ�������PTA��1��ʱ����խ�����ʣ�70%����������������֫ȱѪ��critical limb ischemia,CLI����̬���ȡ�������Ҫ������Ѫ�����š���ѭ�����ڹ�״�����ijɹ����飬Ŀǰ����Ѱ��֧�żܻ�ҩ��ϴ��֧�����N���¶������ٴ�Ӧ��[10~12]�� ���ܶ��ڳ���֫�����ȣ�long-term limb salvage����Ӱ�첻��֫�����ȿ��Ըߴﱻ��Ѫ�ܵĿ����ʵ�������3���º������������������������ʧ�ܶ��������ڣ��������ȱѪ�����ڷ����ĸ�Ⱦ��������Ѫ�����㲿��̫���Լ���ͨѪ�ܵ���Ŀ�� ��������խ�� ������֧�ż�ֲ�������խ�ķ�����10%~40%��3~50���£�������ٴ���Ӱ��ȡ��������խ�Ķ��壬��Ӧ�õ�Ӱ������������Ѫ�ܻ�֧�żܵ�ֱ��[23]��������֧��������խ��ԭ����Ҫ�Ǽ̷�����Ĥ�����Ľ�չ��֧�ż�ֱ�������ʣ���ѪС������ʧ���Լ�������֧�żܶ��ѡ�����������֧������խ���Ե��¸�Ѫѹ������Щ���˵�����Ը�Ѫѹȴ������������˥�ߵ��µ����Ը�Ѫѹ������Ѫ���Ը�Ѫѹ�� ������������������֧�ż�ֲ�����Ⱥͻ�Ծ��������Ĥ������������һ���̱���ֹ�������������յ���֧�ż��ڵ�����խ��Ϊ�˷�ֹ����ʧЧ����Ҫ����IJ��������Ǹո�������һ�����ص���խ��[21]�����ٵڶ���������֧��������խ�����ǼͰ�ȫ�ġ�PTA�������֧�żܡ���Ĥ֧�żܻ�ҩ��ϴ��֧�żܿ����ṩһ����Գ��ڵĿ��š����ǣ��и����ҵ�Ѫ�ܳ������ĸ����ʷdz���[22]��
������֧��������խ�� ��û���㹻������֤ʵ�л�û�и����Ծ���������խ�����з�����Σ�յ����𡣵�������������������խ�Ĺ����ƺ������Եġ�ACAS�о���ʾ�����з��뾱������������խ֮��û������ԡ�������֧��������խ���Ƶ���Ӧ֢��û������ر����塣 ������֧�ż�����խѪ�������ƱȽ���ΧѪ�ܲ���֢�����ʵ͡�������Ҫ�����ظ���Ԥ���ƵIJ��˿��Խ����Ա���װ���µ�PTA��CBA�Լ�֧�ż�ֲ�롣CBA���и�����Ѫ�ܳ���������Ӧ�ü����ɹ��ʸߣ�������Ҫ��֧�żܵ��ٴ�ֲ��[24]�� 32��ҽѧ���ĵ� ALKK CASע���о� ��ʾ3722��������֧�żܲ�������3655����97.5%����������������խ��de novo stenosis��������93����2.5%��Ԥ�ڽ��о�����֧�ż�����խ�ĸ�Ԥ���ơ�������խ�ظ����ƵIJ��˽��ٿ���������֢״�Բ��䣨22.7 vs 40.1%��p=0.001����������խ�����н�����������صĸƻ����Ƚ��������䣨de novo lesion����������֧�ż�����խ����Ѫ���¼������ʵ͡�
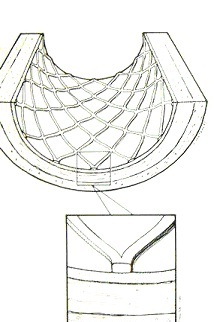
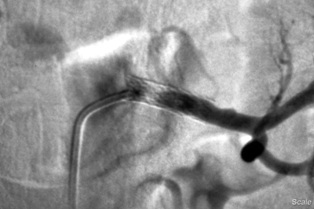
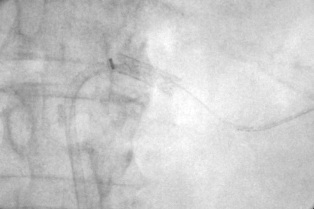
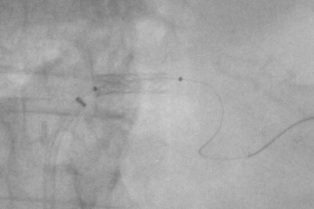
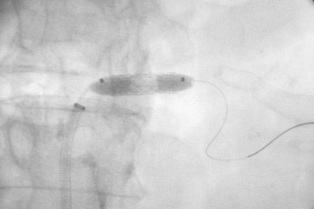
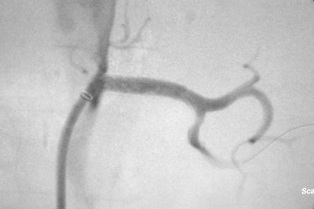
֧�ż�����խ������ ֧��������խ��������Ҫ�dz����֧�ż���Ѫ�����ţ�PTA��������֧�ż���ֲ��һ��֧�żܡ�����һ������������Ľ�����������Զ���ظ�֧�żܵ����루֧�ż������Σ�STENT SANDWICH�����Ի�ö��ڵļ����ɹ��ʣ������ڹ�������Ѫ�ܣ�DZ�������һ����������Ĥ�ķ�Ӧ�������ͳѪ�������Ʒ���������ΧѪ��֧�ż�������խ��Ч�����ã����ڸ������������ƾ������Ѫ����·��ֲ����
��Ĥ֧�ż�Ҳ��֧��������խ��������Ŀ���֮��
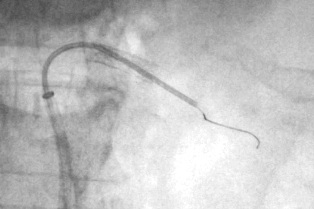
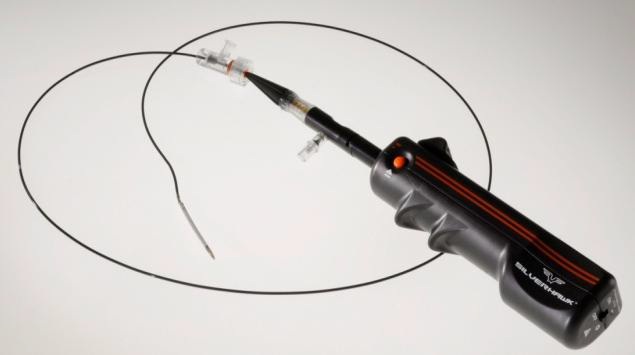
ҩ��ϴ�����ң�Drug-coated balloons������DZ�ڵľ���һ�µ�ҩ���ͷŵ�Ѫ�ܱڣ����������ͷ�ҩ�������Ҫ�ۺ�����Ե���Ӧ��ҩ��ϴ�����ң�Ҳ�������������֧�żܵ�Ӧ�ã����û���������������ڣ�DZ�ڼ��ٿ�ѪС��ҩ������[15��16]�� �йض����߿��г�����ֱ�Ӷ����߿��г���Silverhawk Plaque Excision System����������߿��г���CLIRpath Excimer Laser���ȣ�����Ч���Ϻã�Զ����ò�������[17]��
�ϱ�ΪSilverhawk Plaque Excision System ���
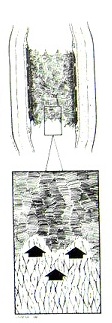
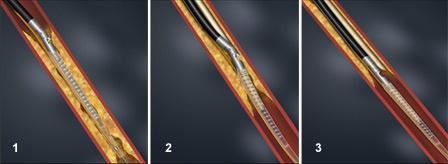
Banning ����1980�꣬Barath����1989��ֱ��״�����Ľ�������Ӳ���Ķ����ڱ��������п��������ŵ����롣����������ʱ�� ����¶�����ұ���ĵ�Ƭ�����Ų������п������߿��Ѫ�ܱ��ڲ���, ��ȿɴ���㡣Ѫ��������ɺ�, ��Ƭ���ڻس�������ʱ�������Ұ�����, �����ڻس��и�����ʱ�Ͳ�������������Ѫ�ܱڡ������ٴ�Ӧ�õ��и����ҳߴ粻һ�� �и�����������֧������խ�Ļ�����Ҫ��������ͨ��֧�ܵĸ˵ļ�ѹ��extrusion������������Ĥ�����ٷֲ����ٽ���Ѫ�ܶΣ�ʹ֧�ż��������ŵ��ʵ��ij̶ȡ�
�й��и������ڹ�״������Ӧ�÷dz��㷺�������ڱ���Ŀ���۵ķ�Χ���ڷǹ�״������Ӧ���д���С�����ı����С�
�������ִ�֧�żܼ���������֧�ż�������խ��Ȼ�Ǹ������⣬֧�żܳ��ڿ��Ų����Ƿ�����ÿһ����������Ȼ�ڴ�����������һ����������ԡ������ڲ��������¸�����Ѫ�ܵ�Ѫ�ܴ���vascular beds����ͬ����Щ֧�ż�������խ����Ϊ“����”�ģ����������ԣ������Ժ���ȫ������ͨ��֧�ż�������խ�Ͳ����չ��ͬʱ�����ģ�������������խͨ���������Ƽ��������� ���Ʒǹ�״����֧�ż�������խ���������Ϸdz����ޣ�Ҳû��ͬ�������ij��������������о���ע��һ����������Ŀǰ��Ӧ�õ����Ʒ�����û�е���������ٴ������δ����Ҫ�������о��ͼ������£�δ����Ҫ��עAtherectomy��Laser ablation��cutting balloons��Viabahn with PROPATEN coating��DES��BCS�ļ�����չ���ٴ���չ�����Ԥ��֧�ż���խҲ����һ����Ĺؼ��� | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||