如何防止子宫动脉栓塞术并发症的发生 To err is human 这句话的意思是人非圣贤孰能无过。但如果不知道如何防止并发症的发生,就是你的不对啦。从过去的错误和别人的经验中学习,将错误导致的风险减少到最低是每个医生的责任。如何减少并发症包括降低操作的复杂程度、诊治过程标准化、应用列表和警示规范操作过程、使用标准化的器械和材料、保证每个操作者经过充分的培训以及能力水平的认证。 子宫肌瘤栓塞术容易出错的环节包括适应症的掌握,解剖的判断,生手操作,对材料的掌握以及组织管理。 关于适应症(本站还有详细阐述):依照定义以错误的适应症治疗病人就是并发症。子宫内膜癌,子宫肉瘤等子宫恶性肿瘤并非子宫动脉栓塞的适应症。大的腔内生长粘膜下子宫肌瘤或浆膜下带蒂生长的子宫肌瘤的栓塞可能引起严重的并发症如感染等。而为了改变体型去进行子宫肌瘤的栓塞更是错误的。
肉瘤(没有子宫肌瘤)
恶性平滑肌肉瘤
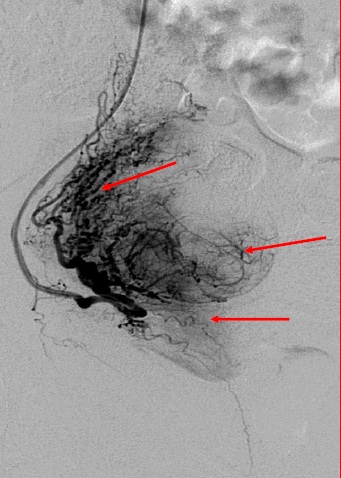
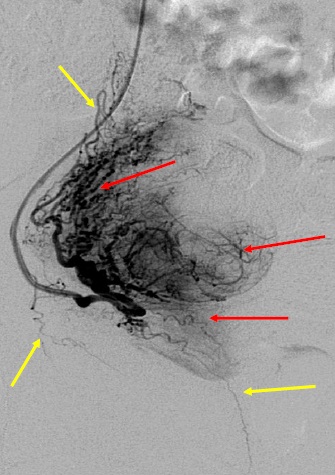
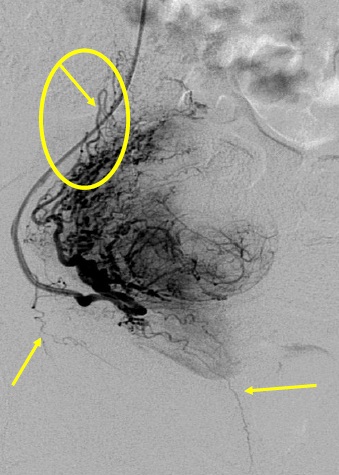
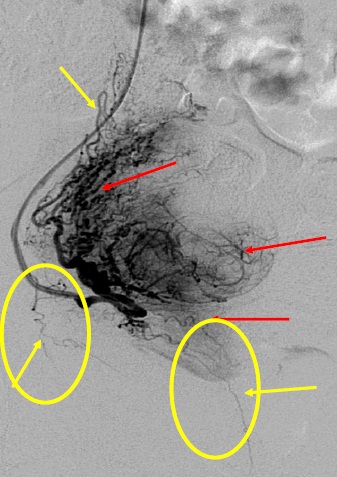
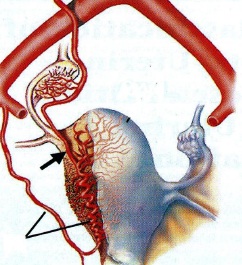
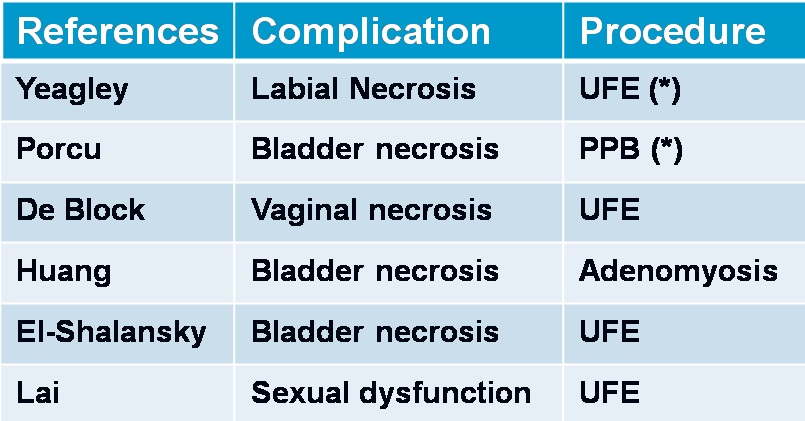
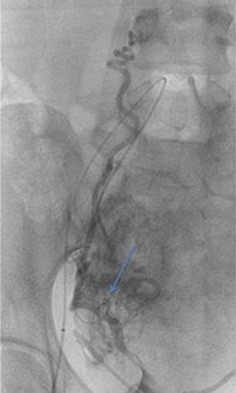
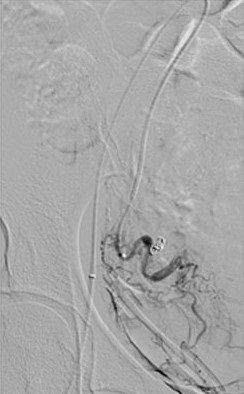
任何栓塞治疗熟悉栓塞靶目标器官的解剖,特别是血管解剖是非常重要的。子宫动脉若与卵巢动脉存在大的或广泛的吻合,栓塞导致不孕或急性停经甚至早衰。子宫动脉在罕见的情况下有时和结肠或髂动脉存在吻合支,栓塞导致相关的风险。当然知晓子宫动脉的正常解剖也是不可少的。 子宫动脉-卵巢吻合支
子宫动脉与乙状结肠动脉吻合
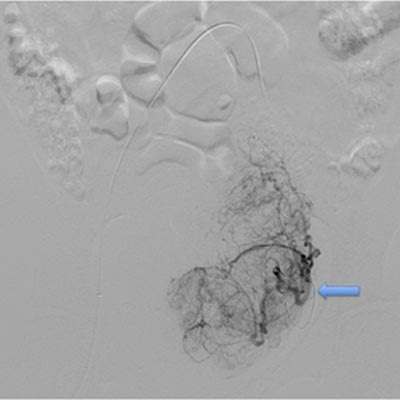
影像引导下的导管治疗是一个不进则退的操作技术。严格的培训和技术保持对于防止并发症是必不可少的。 熟悉你所使用的器械和材料,特别是栓塞剂的栓塞终点是非常重要的。太多的栓塞可以引起坏死,感染甚至死亡。而栓塞颗粒的大小对于防止其分流造成意外栓塞至关重要。而更重要的是面对笑容可掬的销售人员不要轻易改变你已经熟悉并且使用安全有效的材料。 导丝导致的子宫动脉穿孔
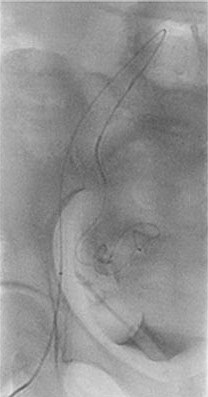
子宫动脉栓塞后子宫梗死
多数并发症多来自于管理组织不善。首先是没有一个清晰的预案(back-up system)处置意外的发生。病人在出院后发生紧急情况找不到相关值班医生。科室没有并发症记录的保存。地区或全国没有一个定期举行的并发症会议,帮助同行医生认识、发现和处理常见或罕见的并发症。更谈不上一个全国的并发症等级数据库系统以便于监管。 正确地处置,子宫动脉栓塞是一个安全的操作。目前为止的所有子宫肌瘤栓塞的文献中显示,这一微创治疗的手段已经是相当安全,尽管其严重并发症很少见,但不是没有严重的并发症。随着操作经历的增加,已经确认了几种并发症,其中一些可以相当严重。已经报道了三例由子宫肌瘤栓塞造成的死亡的病例,另外还有一例死于肺栓塞。发生这类悲剧性结果的潜在可能性,强调了认识和迅速处理并发症的必要性。 为方便起见,可以将UAE(子宫动脉栓塞)引起的并发症分为几类,包括动脉造影并发症、过敏以及其他药物不良反应、误栓塞、子宫肌瘤排出(伴或不伴相关子宫内膜炎)、子宫感染或损伤以及血栓栓塞性并发症。尽管已经发表了大样本量病人子宫动脉栓塞并发症的概况,但有关并发症发生率的信息还是相对较少。本站将提供研究子宫动脉栓塞并发症的概况。和已经开展了另外三项大型病例系列,从其中可以得到并发症的相对发生频率。 栓塞综合症
栓塞时病人可能出现恶心或疼痛。东莨菪碱经皮吸收制剂,恩丹西酮都是栓塞时常用的防止恶心的药物[9]
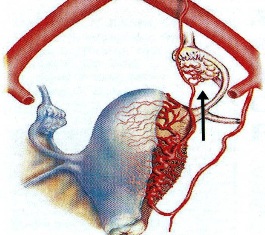
过敏及药物反应 有时会出现继发于非甾体抗炎药相关胃炎的恶心和上腹痛。有一例持续呕吐后继发上消化道出血的报道。 常规使用预防性抗生素很常见,但这可能会引起并发症。已经报道了两例确定的难辨梭状杆菌感染,仅由术前一剂抗生素所致,由此引发了关于预防性使用抗生素是否无害的问题。这是目前为止仅有的报道。 意外栓塞: 子宫动脉供血分为降支(Descending)或壁段(parietal seg)、横支(Transversal)或韧带段 (ligament seg)以及升支(Ascending)或边缘段(marginal seg)。它们除了参与子宫动脉供血(Uterine vascular supply),也通过吻合支参与子宫外的血供(Extrauterine art supply)。有时候这些吻合支是看不见的。不可见的吻合代表潜在的不可见的危险。
子宫动脉供血
子宫动脉-卵巢动脉之间的吻合是来自子宫动脉上行支的吻合支(upper uterine arterial anastomoses)。曾被两个作者详细阐述过(Pelage JP et al. AJR 1999;RazaviM et al. Radiology 2002)。其主要的危险时子宫动脉栓塞后有潜在卵巢缺血的可能性。
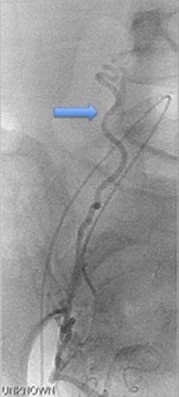
子宫动脉和阴道及膀胱动脉之间的吻合支来自子宫动脉下行支吻合支(anastomoses(lower uterine arterial anastomoses)。有关非靶器官栓塞的报告较少(Porcu et al. BJOG 2005; El-Shalakany et al. BJOG 2003)。
Lowerarterial anastomoses
*UFE= uterine fibroids embolization
*PPB= post partum bleeding 子宫-膀胱-阴道吻合(utero-vesical-vaginal anastomosis)是持续存在的。但并不是总能够被血管造影发现。临床上发生并发症主要和血管丰富,导管在血管内处于“楔”血管状态,选择的栓塞剂直径过小或强力注射栓塞剂(过度栓塞)。
尽管任何栓塞操作都畏惧误栓塞并发症的发生,它却很少发生于子宫肌瘤栓塞术后。颗粒必须反流到另一条分支中,才会有盆腔中另一处误栓塞的发生。有报道在子宫肌瘤栓塞术后出现了暂时性的阴唇缺血性溃疡,经过几天的保守治疗后好转。2003年内则没有公开其他的重大误栓塞临床事件(也许除卵巢外),但有非正式证据显示由UAE造成的坐骨神经损伤和至少一例输尿管远端狭窄。
子宫动脉栓塞作为子宫肌瘤治疗的非外科的选择正在逐渐增加。但是否这一操作增加卵巢功能衰竭的危险是未知的。
子宫动脉栓塞后可能发生闭经,在大多数病例中这种情况被认为是由于卵巢功能失调造成的,而其发生率为总病例的2-15%不等。大多数出现闭经的病例是年龄在45岁以上的女性。仅有一个系列报道的发生率大于5%。该报道的作者研究了其潜在的可能原因,并证明了在大部分病例中栓塞后确实出现了卵巢血管的堵塞,至少在使用聚乙烯醇颗粒阻断血流时是如此。这些影像学的发现在至少一例中已经得以证实,其中在卵巢血管中发现有栓塞材料的存在。对于卵巢功能的潜在影响将在子宫栓塞再进一步讨论。
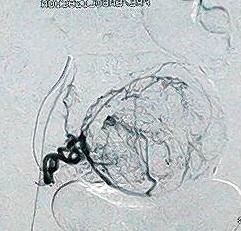
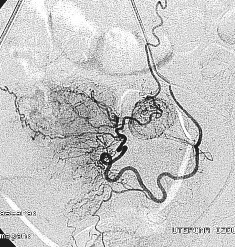
Razavi 等人回顾性分析了76例子宫动脉栓塞病人以评估子宫动脉-卵巢动脉吻合[2]。他们他们发现46%的病人存在卵巢动脉到子宫动脉的吻合。很清楚并不是所有患者的子宫肌瘤由卵巢动脉的侧支供血,或子宫肌瘤栓塞失败率比报告的20%高出很多[3]。由 Abbara等人的研究显示,卵巢动脉超出5F提示子宫灌注来自于卵巢动脉侧支循环[1]。MRI作为子宫动脉栓塞前评价子宫肌瘤的常规检查的一部分。栓塞时,导管先进入子宫动脉进行造影,如果显示子宫肌瘤比MRI所示的子宫肌瘤小,表明部分子宫肌瘤可能接受来自包括卵巢动脉的侧支循环供血。
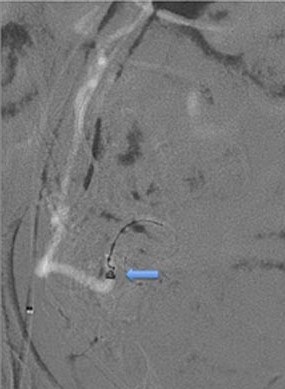
一直没有报告作为卵巢动脉栓塞的结果可以导致早期流产。Pelage 等人报告一例卵巢动脉栓塞时,栓子经卵巢动脉反流至主动脉造成足缺血[4]。在40%的病人中,卵巢动脉作为仅有的卵巢供血动脉。卵巢动脉的近端栓塞增加卵巢梗死的危险,就像子宫肌瘤一样。如果导管可以前进到卵巢动脉后,危险减少但始终存在。文献中,曾报告近端卵巢动脉栓塞导致闭经的例子[5]。
|