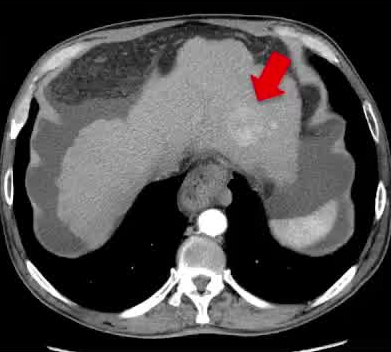
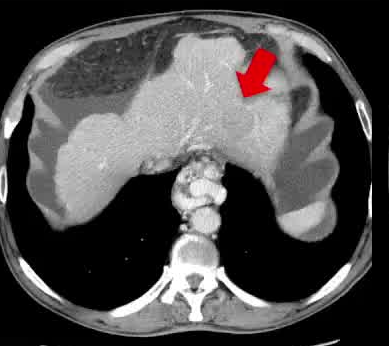
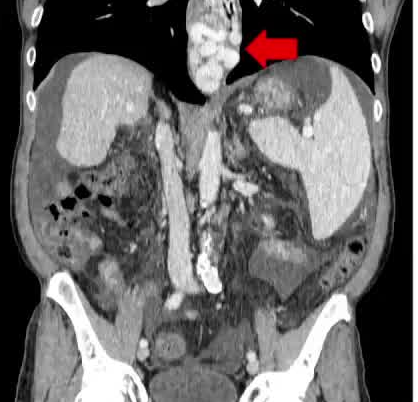
男,69岁
- 代谢功能障碍肝硬化合并酒精性肝病(MetALD) - II型糖尿病,高血压 - Child B7, ALBI 2 - 血小板计数:80000 /μL - AFP: 4 <n L/ μL - 门脉高压合并食管静脉曲张出血,伴肝功能失代偿及腹水。 评估肝移植
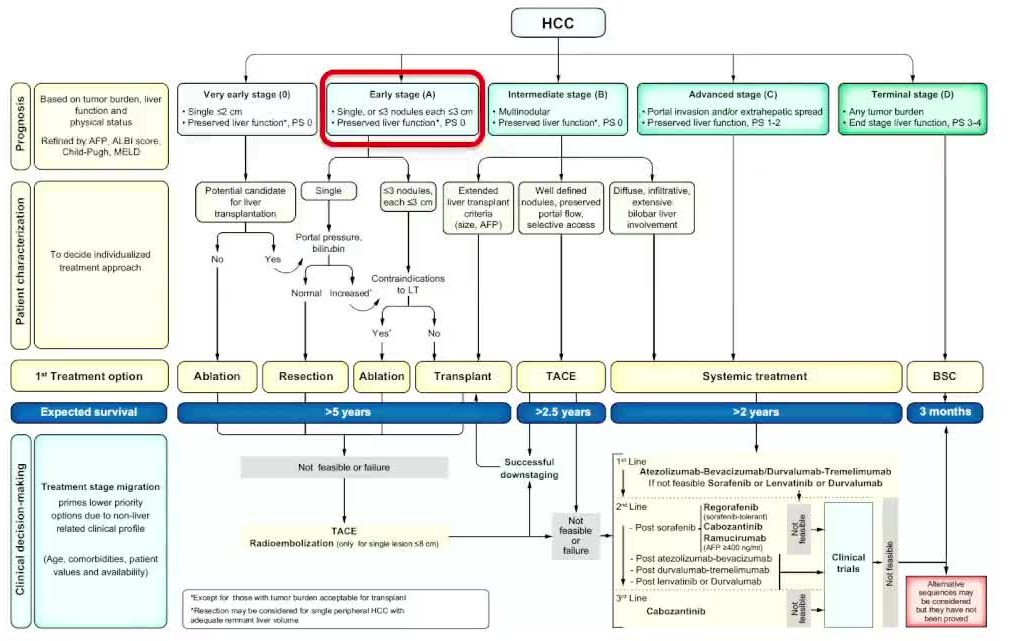
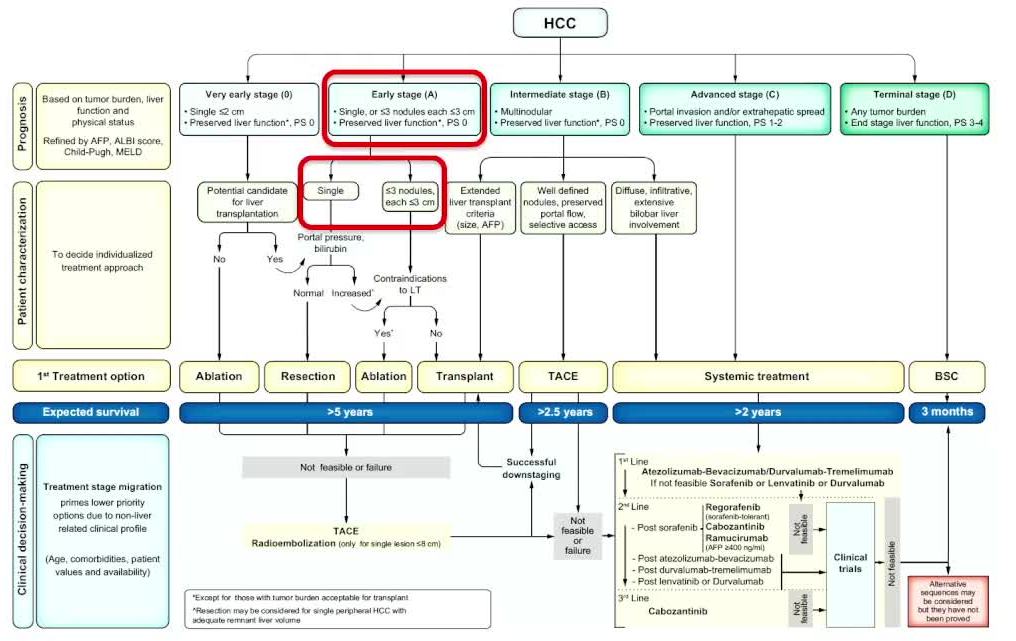
该病变单个,分期为早期,即A期
单个病变,门静脉高压黄疸正常情况下是可以切除的 但患者单个病变,门静脉高压,黄疸也不正常,如果不是肝移植的适应症可以考虑肝移植
肝移植评估期间,进行(work-up) a 结肠镜,在右侧肝曲发现2cm直径的病变,活检:中分化腺癌。后又进行了食道静脉曲张结扎,腹水轻度减少 那么....? 结肠癌+肝癌就不进行肝移植啦?
没有关于结肠壁浸润的明确信息:结肠切除术不仅可以治愈,还需要决定是否进一步肝移植。结直肠肿瘤外科会诊:腹腔镜下结肠切除。
本立肝癌需要治疗,肝移植不是一种选择
- 腹水对治疗有反应
- 失代偿是在“触发”事件(出血)后发生的, - 与出血风险高的临床相关的门脉高压。 - 患者现在是Child A,但仍然是ALBI 2
- 如果患者结肠切除术后失代偿,HCC的治疗将进一步延迟/不可行的
肝功能储备是关键!! TACE 目前是理想的选择 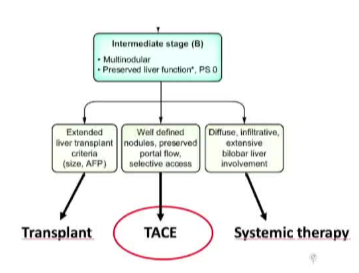 Reig M et al J hepatol 2022:78(3)681-693
- c-TACE应始终是超选择性的(ss-CTACE)
- 理想地 ss-CTACE应建议肿瘤小于5cm(可能高达7厘米)有助于病变完全缓解。
- 应推荐病变少于5个,且最多累及两个节段的患者【de Baere T 2022】
y90 安全?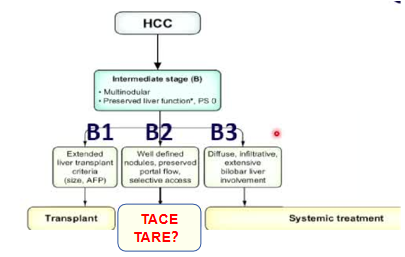 
治疗后实质纤维化的增加,即使非常缓慢,也可能加重门静脉高压症
TARE的安全评估? 
【摘要】
目的:评价经颈静脉肝内门静脉分流术(TIPS)置入肝细胞癌(HCC)后,段性Y90放射栓塞治疗的安全性和有效性。
我们的假设是,TIPS后肝保留部分Y90可以提供高的抗肿瘤反应和可耐受的安全性。
材料与方法:该单组回顾性研究纳入39例患者(16名女性,23名男性),年龄49-81岁,接受Y90治疗,Child-Pugh A/B肝功能障碍发生率为72%(28/39),终末期肝病模型评分中位数为18(95%可信区间,16.4-19.4),主要结局是临床和生化毒性以及世界卫生组织(who)和欧洲肝脏研究协会(EASL)标准的抗肿瘤影像学反应。次要结局是原位肝移植(OLT)、进展时间(TTP)和Kaplan-Meier法估计的总生存期(OS)。
结果:30天死亡率为0%。3+级临床不良事件和3+级高胆红素血症发生率分别为5%(2/39)和0%(0/39),影像学应答率分别为58% (22/38,WHO标准)和74% (28/38,EASL标准)。任何原因的中位TTP为16.1个月,原发性指数病变为27.5个月。88%(21/24)的患者完成了OLT,中位时间为6.1个月(范围0.9-11.7个月)。中位OS分别为31.6个月和62.9个月。
结论:肝细胞癌段Y90治疗TIPS术后患者安全有效。保留移植资格表明,Y90是将这些患者桥接到肝移植的有用工具。
Gordon AC JVIR 2021 32:211-219 患者顺利进行TIPS → TARE → 肝移植
代谢异常肝病正成为主要疾病,
HCC +合并症(包括第二癌) 患者的临床相关门脉高压可能进一步使情况复杂化, i介入放射医生应具备与临床医生互动的知识,使HCC治疗可行、安全、成功 |