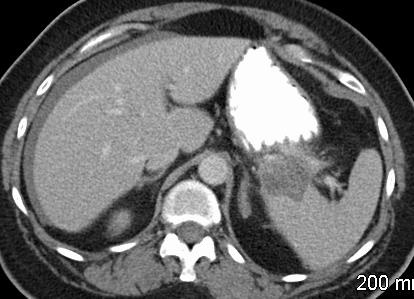
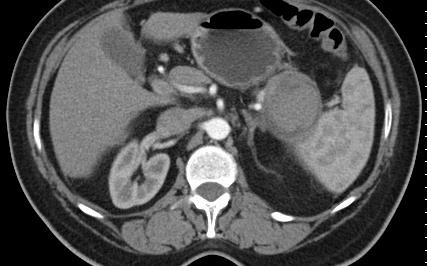
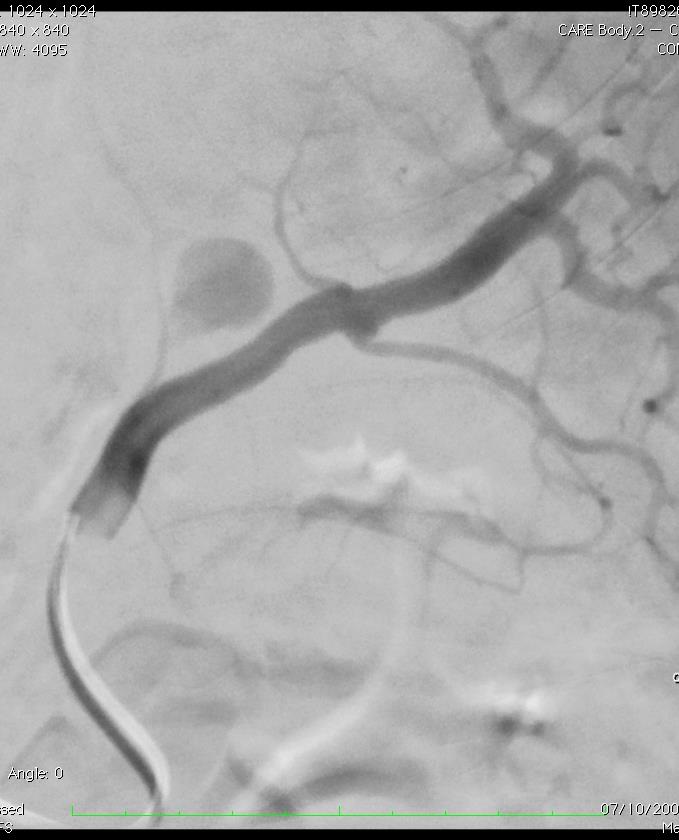
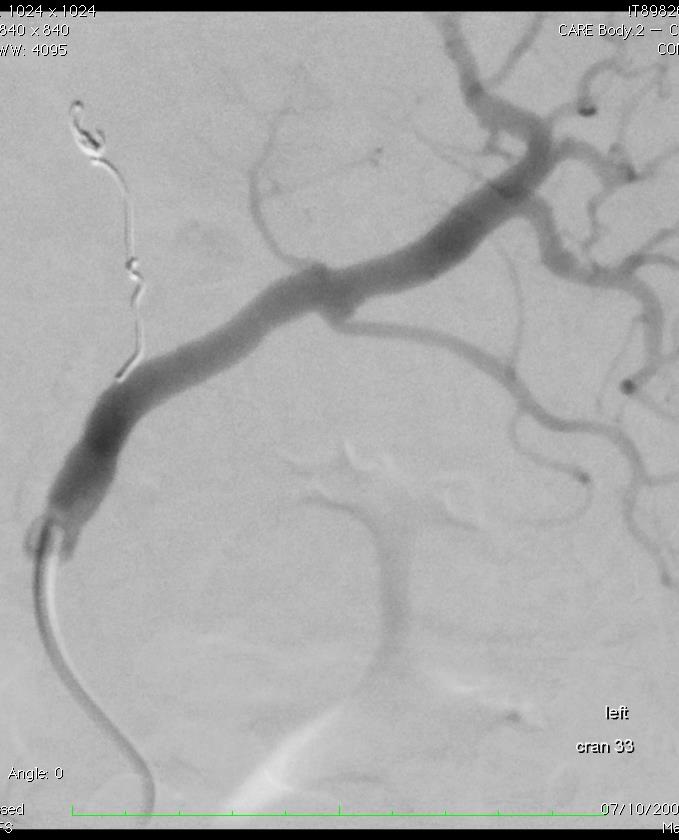
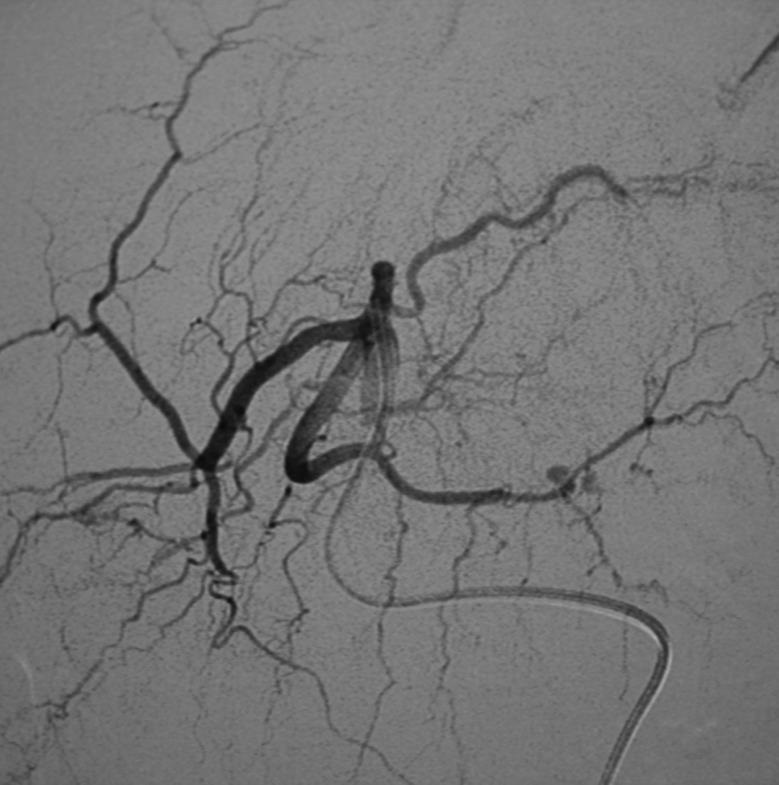
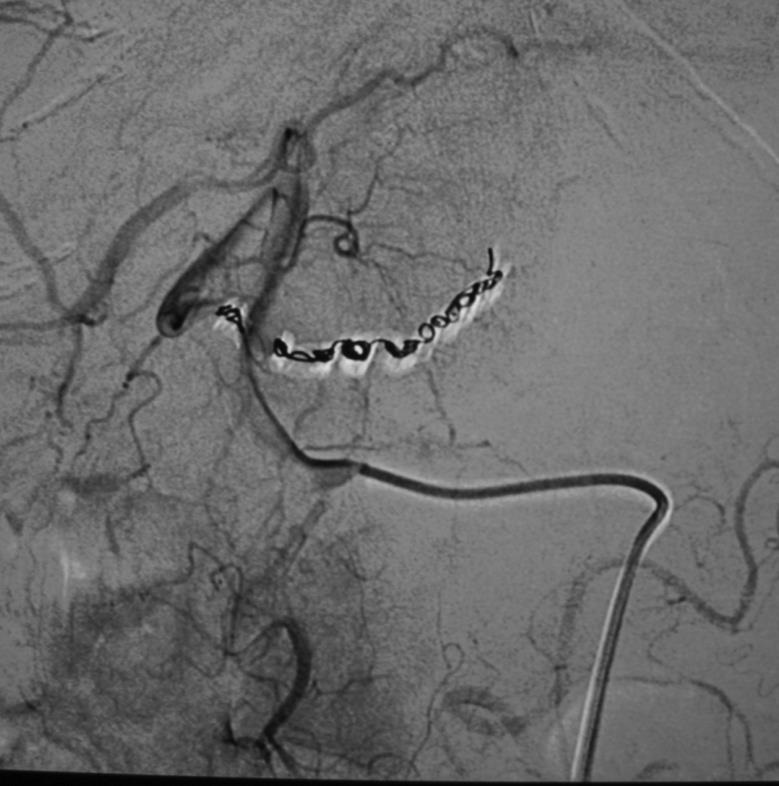
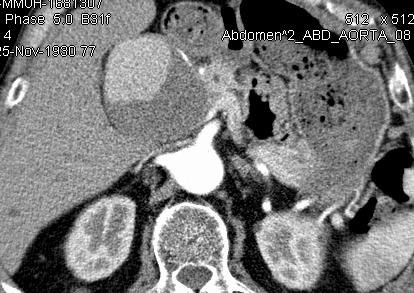
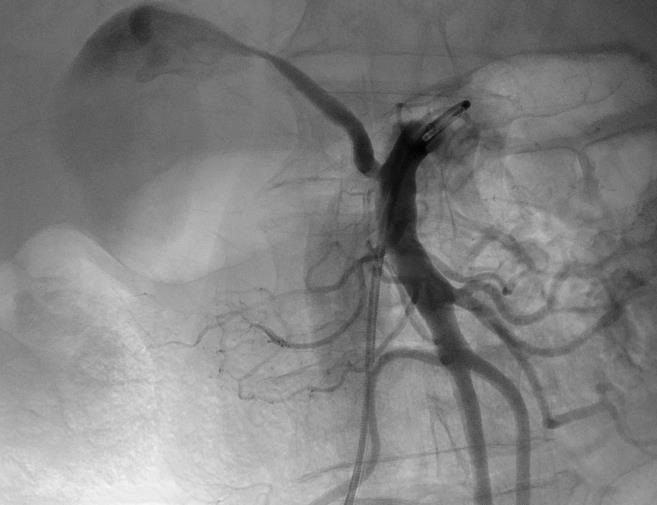
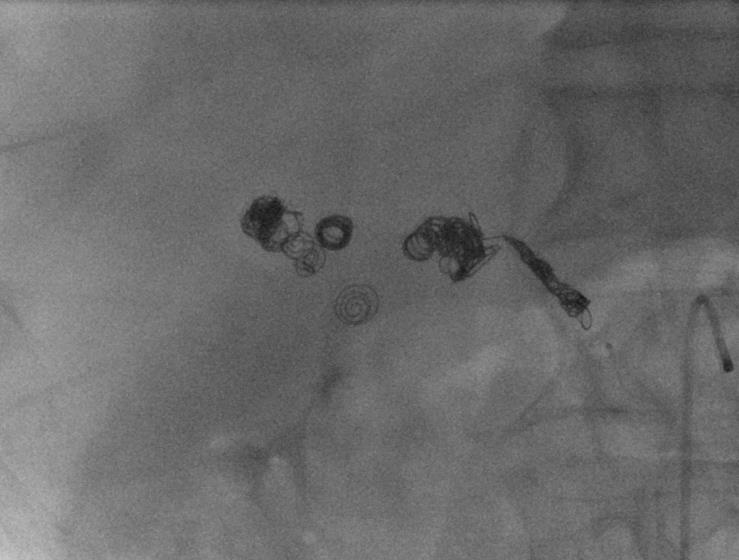
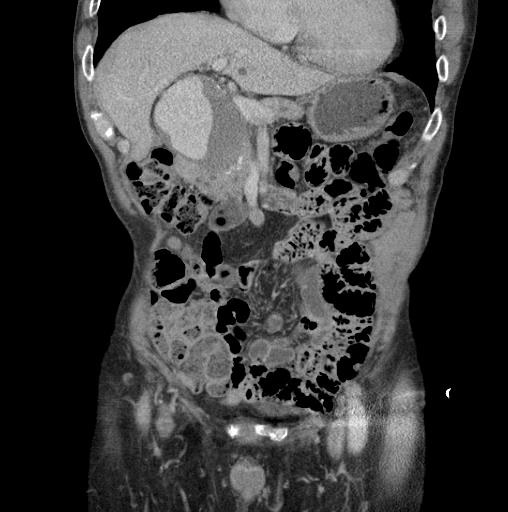
究竟什么时候 干预内脏的动脉瘤瘤?回答这个问题也是比较复杂的。这和病人的分拣有关 
适应症(indication):医学名词,又叫指征,指药物、手术等方法适合运用的范围、标准。由于通常所说的“适应症”除了指特定疾病的症状以外,还包括某些非疾病状态的情况,因此准确的写法应为“适应证”(百度)。
内脏动脉瘤介入治疗的适应证是指什么样的动脉瘤,什么时候,适合什么样的介入治疗,即所谓病人的分拣(triage)。这种分拣的目的和证据究竟是什么?
发现内脏动脉瘤后病人的分拣主要是靠证据。什么是医学的证据  内脏动脉瘤介入治疗的分拣证据是什么呢? 在pubmed 检索结果的内脏动脉瘤证据水平 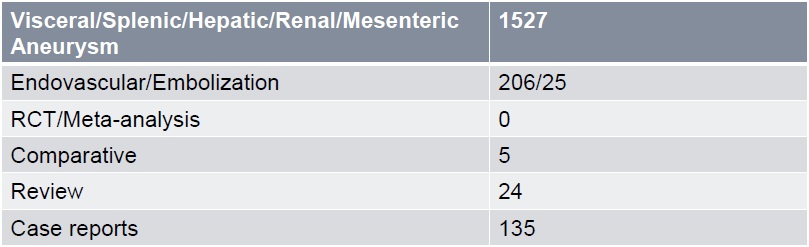 我们不能因为有栓塞技术,一看见内脏动脉瘤就栓塞(有把锤子,看谁都像钉子)。也不治疗能让内脏动脉瘤的适应证自由驰骋。因为内脏动脉瘤的介入治疗也可能面临灾难性的后果。介入放射学面临提供证据的责任(burden of proof)
内脏动脉瘤的治疗面临证据挑战
由于内脏动脉瘤低发病率,仅单中心/少数医生拥有的病例资料
解剖变异和变化、动脉瘤的病因不同、技术发展和治疗器械的变化(Technique variance),这些多因素的变化使随机研究(Randomizing)变得非常困难
以2cm直径治疗为标准证据是教条主义 dogma;主要来自外科的经典适应症
内脏动脉瘤破裂的高危因素受内脏动脉瘤发病率少和多重性影响,难以进行统计学分析,而动脉瘤破裂潜在具有灾难性后果(Rupture is potentially catastrophic)
我们目前的对内脏动脉瘤治疗的依据,多数来自发病率相对较高的脾动脉瘤经验(What we do in all visceral aneurysms is based on splenic aneurysm experience)
在介入放射学的内脏动脉瘤治疗的临床实践中,因为缺少证据 1. 做出不治疗决定(观察)比做决定治疗更难(harder to not treat than treat )。  我们要在治疗获益 (防止破裂) > 治疗危险:并发症 2. 不少真性动脉瘤可以长期不变化,做出治疗的决定是否过度治疗(Do we over-treat?) 3. 尝试复杂性内脏动脉瘤治疗的后果有是否是灾难性的(The consequences of under-treatment are potentially catastrophic)  分拣的关键点(Triage Data Points)
分拣的方案(Triage scenarios) 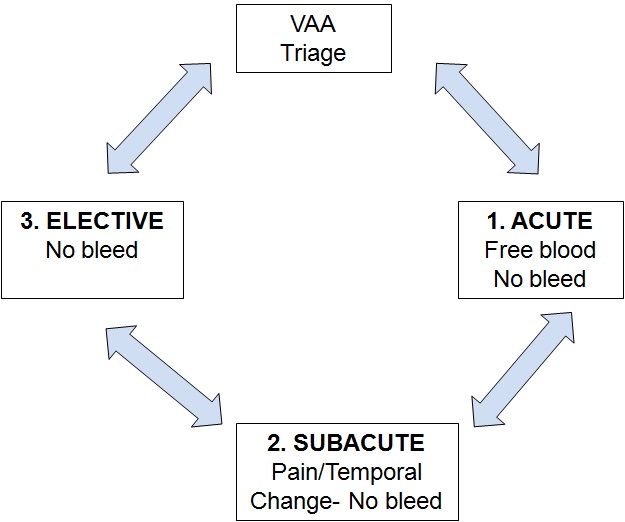 1. 紧急出血情况 Acute. Emergency. Non specific presentation 动脉瘤出血包括腹膜腔、腹膜后以及肠道出血;在纠正休克情况下,启动介入团队、导管室及外科团队和ICU,最重要的是第一时间获取患者腹部CTA的图像或3D图像,证实或除外内脏动脉瘤出血,或立即进行血管内治疗或外科治疗。
2. 亚紧急出血情况 subAcute. Emergency. Pain/Temporal change
病人因出现痛疼或短时间内变化就诊,一旦怀疑内脏动脉瘤存在,第一时间获取患者腹部3D CTA图像,一旦发现动脉瘤,启动介入治疗团队或外科,计划进行血管内或外科治疗,若发现为假性动脉瘤,都应积极考虑血管内治疗或外科治疗
3. Incidentaloma. Elective. Asymptomatic. No bleed
偶然发现动脉瘤的情况下,多团队汇商,则根据情况考虑择期治疗或密切随访。
内脏动脉瘤分拣:donot touch this lesion 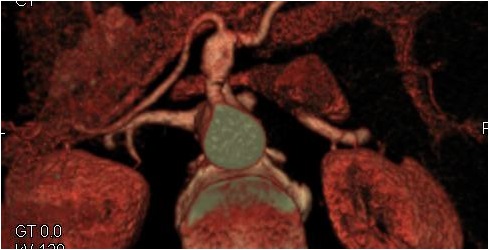 分拣:<2厘米直径的内脏动脉瘤血管内治疗
内脏动脉瘤大小与其急性出血表现不相关(Size is irrelevant in the acute presentation)
出血的假性动脉瘤(pseudoaneurysm/bleed)
肿瘤的大小在短时间内发生变化(Temporal change trumps size)
形状/特征 (shape/character)
痛疼(Pain)
其它危险因素(Additional risk factors)
怀孕/血管炎/化疗患者 (Pregnancy/vasculopathy/CTX)
病人不想一辈子随访(Patient may not want lifelong follow up)
分拣:医源性损伤导致的动脉瘤虽小,但出血更多
分拣:>2厘米不治疗
通常是真性动脉瘤 (Usually true aneurysms)
动脉瘤内血栓形成-将近完全血栓形成/或接近完全血栓形成(Thrombosed – near complete/complete)
有历史记录证明病变稳定(Documented temporal stability)
合并症相对更危险(Relative risk of comorbidities)
技术上不可行(Not technically feasible)
病人自行选择(Patient choice)?
分拣:巨大内脏动脉瘤,什么是上限 (Triage - Giant VAA. What is the upper limit?)
分拣:大小的限制(Triage – the limits to ‘size’)
影像学可以测量轴位2D区域,但大小可能不反应内脏动脉瘤自然的病史。非球形面,壁的特征和壁的张力以及血流动力学都可能成为内脏动脉瘤大小的限制或破裂的高危因素。生死有关的是有些时候放射科的同事对高危动脉瘤的认识尽快激活了介入放射治疗团队。
作为放射诊断出身的介入放射学医生具有熟悉多种诊断性血管造影(非创伤或创伤性)的能力,利用其中专长,开发独特内脏动脉瘤的处理大多数择期和紧急处理病例,无论哪一个器官的动脉瘤,这有助于带来尽早和理想的血管内治疗的选择和结果。
由以上分析可以看出
我们所获得的有关内脏动脉瘤仍然属于经验性的 有证据的 1. 治疗所有急性/亚急性表现的内脏动脉瘤,不管出血或不出血
2. 治疗非急性的直径>2cm的内脏动脉瘤
3. 症状性动脉瘤,例如肠系膜上动脉瘤,缺血(由于动脉狭窄或栓塞)
Abbas et al. Ann Vasc Surg 2002;16:442-449
Stanley et al. J Vasc Surg 1986;3:836-840
Holdsworth et al. Br J Obstet Gynaecol 1992;99:595-597
有争论的
治疗直径>2厘米的内脏动脉瘤,虽然被证明是稳定/钙化的动脉瘤
密切观察的角色和作用
随着影像学应用的增加,我们必须回答所有的偶然发现的动脉瘤都需要治疗吗
而介入治疗的技术成熟和发展,我们会问为什么不呢
 我们对于内脏动脉瘤的证据水平如上图。但在介入放射学,治疗变得容易和安全的时候,“为什么要治疗”,逐渐演变成演变成 “为什么不”。不要把一个简单的操作变成一个复杂程序,这是很多有成熟经验的介入医生的想法。 *****************************************************************************************************************************
内脏动脉瘤治疗的目标是防止破裂
Goal of treatment Prevention of rupture!  但我们知道什么样的内脏动脉瘤会破裂吗? 不!我们只能凭经验。 破裂的危险因素
Size of the aneurysm:
Classical indication for surgery >20-25mm
Symptomatic aneurysms
e.g. SMA aneurysms: ischemia: stenosis or embolization
Hypertension: increased pressure
Pregnancy: high flow state!
High mortality when ruptured: 70% mother; 90% fetus
Abbas et al. Ann Vasc Surg 2002;16:442-449
Stanley et al. J Vasc Surg 1986;3:836-840
Holdsworth et al. Br J Obstet Gynaecol 1992;99:595-597
|