|
(3)患者无任何排除标准,包括脏器功能衰竭,5年内可能导致死亡的癌症,任一大脑半球的大面积梗死,与非动脉粥样硬化性疾病相关的神经系统综合症,如惊厥、动脉瘤、肿瘤或FMD,与栓塞症状相关的心脏疾患,既往CEA。同时:
(4)神经科医生和外科医生共同对患者进行评价,达成行外科手术治疗的一致意见。同时:
(5)由具有肯定的经验和专业技术的外科医生手术。以及:
(6)如果围手术期并发症足够低,患者可以从CEA受益。
NASCET结果显示,CEA只有在特定的限制条件下才能有效地预防卒中,其中需要对每个患者和外科医生进行非偏倚的评价,而这又需要有能够完成这种评价的神经科医生。如果手术在理想的条件下进行,同时具备客观的神经科评价和优秀的外科手术技术,就可能获得与NASCET试验一致的结果。
NASCET初期结果在有症状的患者中的应用受到限制,这也是对该试验结果应用的一个重要限制。有症状和无症状的颈动脉狭窄的患者的预后差异很重要。有症状的患者卒中的年发生率为13-16%,无症状的患者为2-2.5%。另外,45%无症状动脉狭窄患者发生的卒中与腔隙性梗死或心源性栓塞有关,这些病理生理改变不能通过纠正颈动脉狭窄而改变。因此根据AHA标准,无症状性患者手术治疗的风险性应<3%,以使手术治疗显示出较于内科治疗的优越性,目前有资料建议进一步降低这一数值。
北美症状性颈动脉内膜剥脱试验(NASCET)最后结果 北美症状性颈动脉内膜切除术试验(North American Symptomatic Carotid Endarterectomy, NASCET)对于无症状的颈动脉狭窄病患的5年追踪,颈动脉狭窄为<50%、50-59%、60-74%、75-94%与95-99%的同侧脑中风发生率为7.8%、12.9%、14.8%、18.5%与14.7%;分析其脑中风发生机转约60%为颈动脉狭窄相关,而40%为其它的心因性脑梗塞或小动脉阻塞。
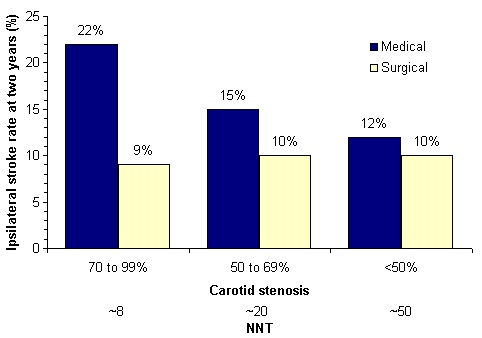
NASCET对于症状性颈动脉狭窄病患仅接受内科治疗,在颈动脉狭窄为<50%、50-69%与70-99%的2年脑中风发生率为11%、13.6%与20.2%。
NASCET对659例颈动脉重度狭窄(70%~99%)患者进行治疗,328例行CEA,331例用药物治疗,围手术期死亡率和中风发生率为5.8%,随访2年,累计中风、死亡率在CEA组和药物组分别为9.0%和26.0%,NASCE T的结论与ECST一致。但NASCET对狭窄度为30%~69%的研究结果尚未报道。总之 ,对有症状的颈动脉狭窄患者,狭窄度为70%~99%的可行CEA,狭窄度为0%~29%的不宜行CEA ,狭窄度为30%~69%者初步认为不宜行CEA,但有待NASCET的进一步验证。
Medical or Surgical Treatment of Symptomatic Carotid Stenosis【1,2】
NASCET的研究显示,对于颈动脉狭窄超过70%的患者,相对于内科治疗,CEA治疗后2年可降低17%的同侧脑中风发生绝对危险性与65%的相对危险性,亦即以CEA治疗6位颈动脉狭窄患者可预防一人次脑中风的发生(number needs to treat, NNT)
与阿斯匹林治疗相比,CEA使得某些选择性的病例获益,降低了卒中率。但NASCET的入组和除外标准排除了半数以上症状性ICA狭窄病例。
1991年北美有症状性颈动脉内膜切除术试验协作组( NASCET)和欧洲颈动脉外科试验协作组(ECST)发表了一项关于颈动脉内膜切除术的多中心大规模的随机对照临床试验报告,其结论是:颈动脉狭窄大于70%的有症状的患者行CEA是有效的。相对于此结论,对于无症状性的颈动脉狭窄患者是内科保守治疗还是外科手术治疗又成为研究的焦点。
NASCET研究证实了颈动脉内膜剥脱术在80岁以下,合并有中风或一过性脑缺血的人群中能够预防同侧中风的发生率。在治疗前,60%的患者有神经系统症状,41%曾发生中风,35%曾发生TIA,另有24%有如晕眩等特异性症状。 1. Beneficial effect of carotid endarterectomy in symptomatic patients with high-grade carotid stenosis. N Engl J Med. 1991;325:445–53. 2. Barnett HJ, Taylor DW, Eliasziw M, Fox AJ, Ferguson GG, Haynes RB, et al. Benefit of carotid endarterectomy in patients with symptomatic moderate or severe stenosis. N Engl J Med. 1998;339:1415–25. |