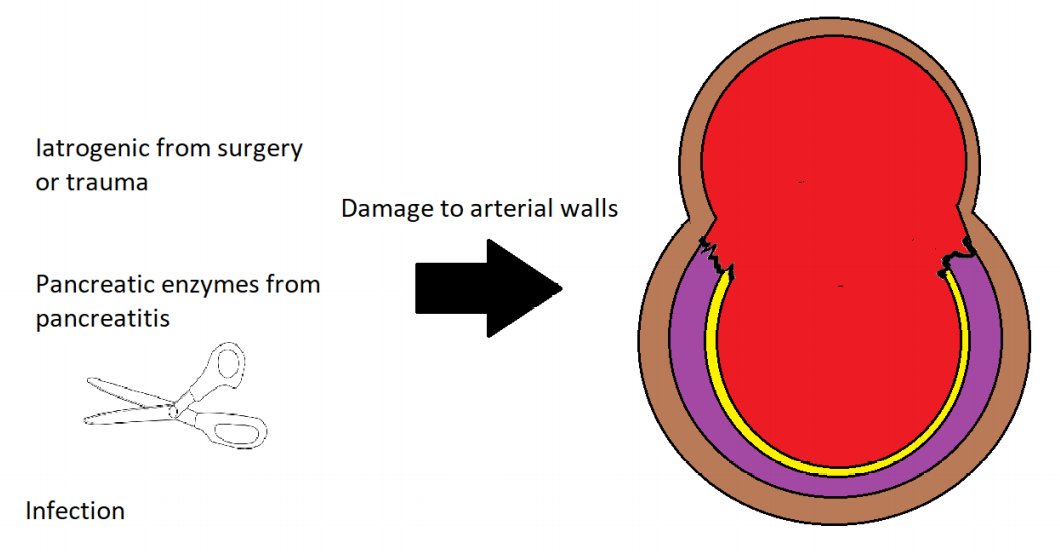
内脏动脉瘤的确切病因尚未确定。最近的文献表明,由于几种原因,真正的动脉瘤继发于动脉壁无力。这些疾病包括动脉粥样硬化(32%)、中层退变或发育不良(24%)、腹部创伤(10%)、高血压、结缔组织疾病和坏死性血管炎,如结节性多动脉炎或韦格纳肉芽肿病。假性动脉瘤是由医源性创伤或炎症过程(如慢性胰腺炎)引起的动脉周围血肿。假性动脉瘤缺乏真正的壁,因此更容易破裂。
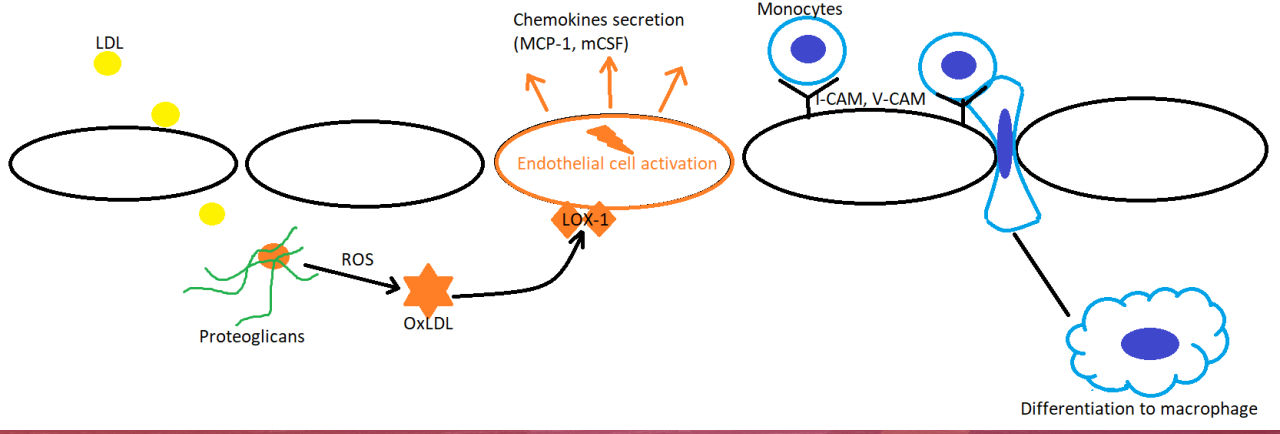
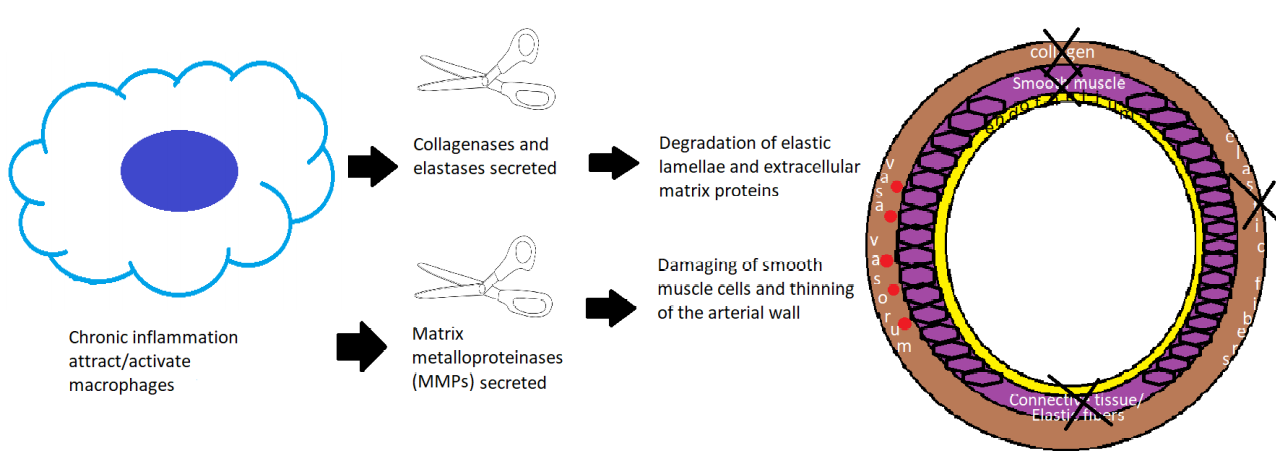
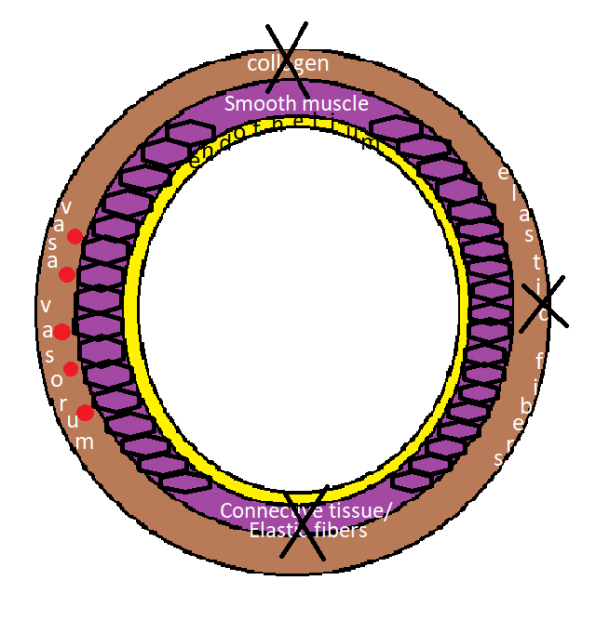
尽管SAA的发病机制尚不清楚,但以弹性纤维解体和平滑肌丧失为特征的中膜层丧失是最常见的发现。最近的文献表明,真正的动脉瘤由多种原因继发于动脉壁的薄弱。这些疾病包括动脉粥样硬化(32%)、中层变性或发育不良(24%)、腹部创伤(10%)、高血压、结缔组织疾病和坏死性血管炎(如结节性多动脉炎或韦格纳肉芽肿病)。假性动脉瘤是由医源性创伤或炎症过程(如慢性胰腺炎)引起的动脉周围血肿。假性动脉瘤缺乏真壁,因此更容易破裂。 脾动脉是腹腔动脉的主要分支之一。它沿着身体的上侧面走行,经胰腺的尾部向脾门运动,但它的走行方向是可变的。动脉通常是迂曲的,分为不同的分支,为脾脏提供节段性血液供应。动脉瘤最常出现在脾动脉分叉处的中间或远端三分之一处。SAAs通常呈囊状,而不是梭状。 Risk factor that weaken the arterial wall
Factors that cause: wall degeneration including resulting in deficiency of the arterial media with loss and/or fragmentation of the elastic fibers and reduced smooth muscle
• Atherosclerosis (70-90%) – older patients
• Fibromuscular dysplasia – younger patients
• Degenerative diseases affecting the vessel wall (e.g. segmental arterial mediolysis)
• Congenital diseases (Ehlers-Danlos syndrome, Alagille syndrome, Marfan syndrome, and type I neurofibromatosis)
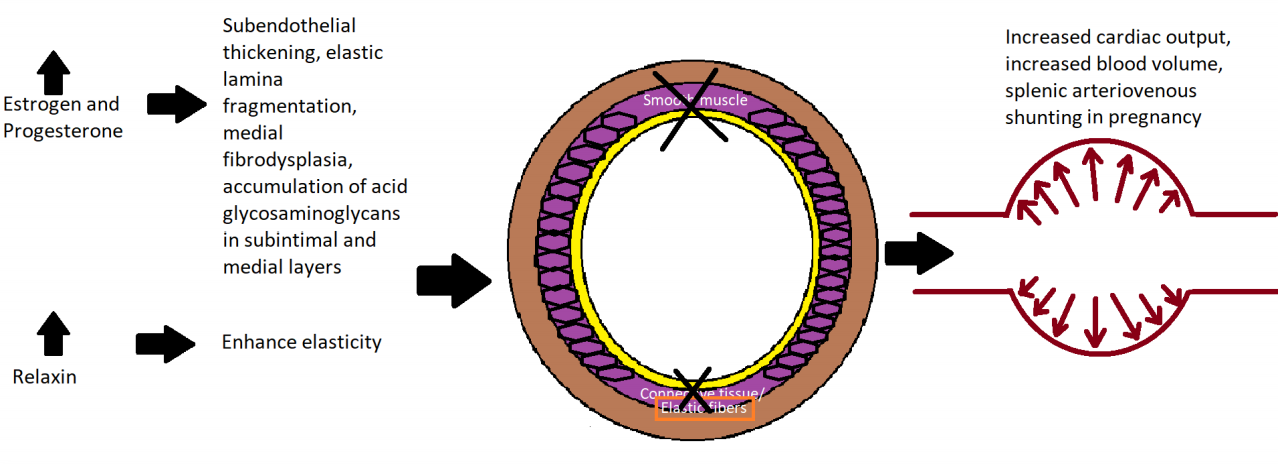
• Pregnancy
动脉硬化作为一个危险因素
Segmental arterial Mediolysis (SAM)节段性动脉中层溶解?
SAM - nonatherosclerotic, noninflammatory, affecting the media of the arteries, mostly
mesenteric and renal arteries
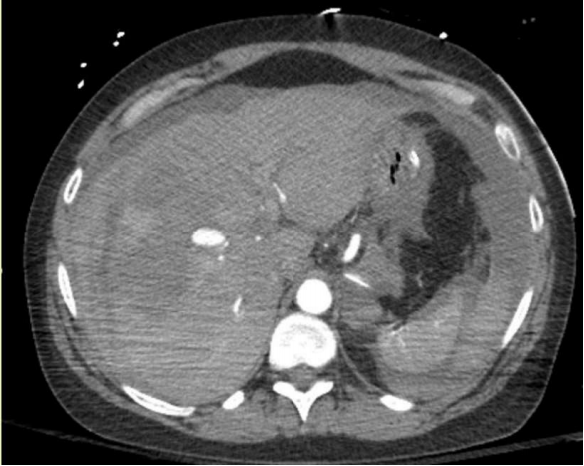
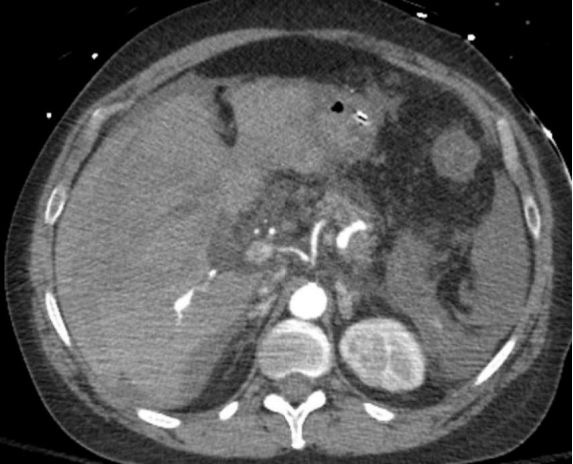
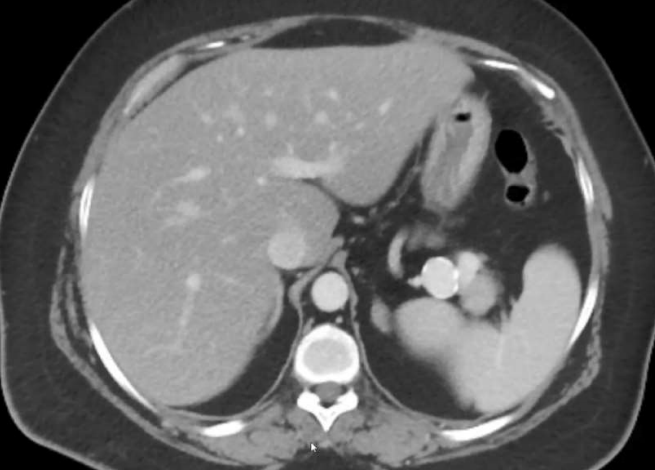
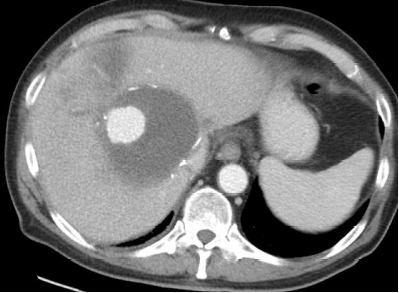
58 F 上腹部疼痛和低血压
妊娠和脾动脉瘤
• Female : Male ratio 4:1
• Rupture carries up to 70-75% mortality for mother and 90-95% mortality for fetus
• Hormonal and hemodynamic predilections
• Last trimester and early phase following child birth particularly dangerous
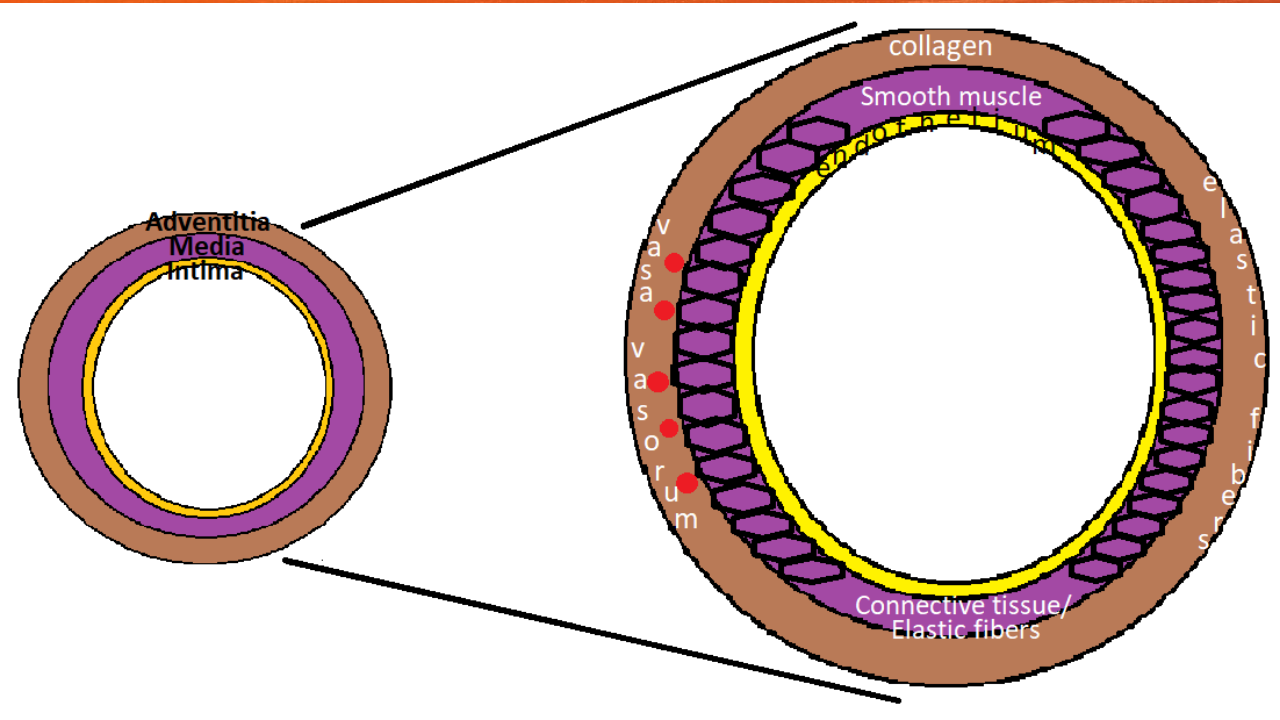
真性脾动脉瘤和假性脾动脉瘤在组织病理学上,脾动脉瘤可分为真动脉瘤和假性动脉瘤两种类型。真正的动脉瘤是指血管扩张,涉及到动脉壁的所有三层:内膜、中膜和外膜。假性动脉瘤是指不包含1层或2层的动脉壁。钙化、内膜增生、动脉异常增生、纤维肌发育不良和内侧变性是最常见的组织病理学表现。
脾由于计算机断层扫描(CT)和超声等先进成像技术的使用和准确性,两者都成为更常见的血管表现,这增加了内脏动脉这种病变的诊断频率。【Tulsyan 2007】
假性脾动脉瘤多常见于男性,最常由急性或慢性胰腺炎和胰腺假性囊肿引起。据报道,多达10%的胰腺炎患者会因激活的胰腺酶消化动脉壁而出现动脉并发症。脾动脉是这些并发症中最常见的血管。
Pathophysiology of pseudoaneurysm creation
较不常见的原因可能与经皮和血管内内胆道干预的同时增加、消化性溃疡、动脉壁真菌感染和创伤有关。腹部创伤通常为钝性损伤,而不是穿透性损伤,通常是脾内损伤,而不是局限于脾主动脉。
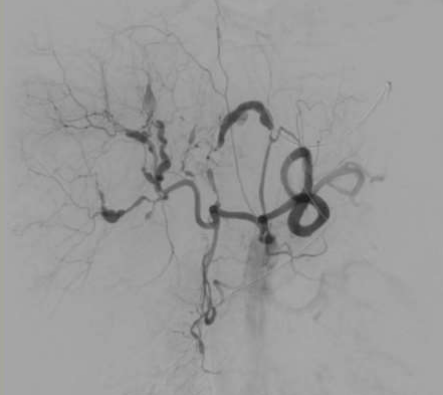
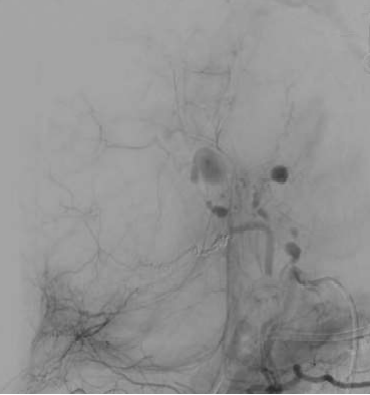
一般来说,假性动脉瘤比真正的动脉瘤更容易破裂,一些作者建议所有的假性动脉瘤都应该采取干预措施。
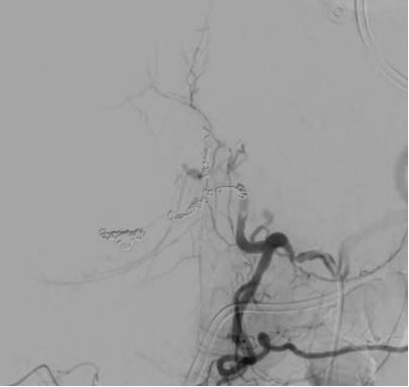
疼痛是脾假性动脉瘤临床表现的典型症状,动脉期CT扫描对比显示脾动脉或其脾内分支对比并被血肿包围。对这一发现的最佳描述可能是血肿,它描述了所有假性动脉瘤的疾病和破裂风险。由于它们中的大多数在没有治疗的情况下涉及破裂的风险,因此所有的治疗都应该进行治疗,无论其大小或表现如何。
大多数脾动脉瘤起源于脾动脉的主干。在真性脾动脉瘤中,74-87%、20-22%和<6% 分别来自远端三分之一、中间和近端三分之一。 大多数真菌性动脉瘤起源于脾动脉分叉处。近75%的脾动脉瘤是单发的和囊状的。在诊断时,平均直径为2.1cm,很少超过3cm。虽然一些作者将直径大于10cm的动脉瘤定义为巨大的病变,但大多数人使用5cm作为阈值。当脾动脉局部直径超过其预期直径的50%时,被称为脾动脉瘤。 根据形态,主要分成梭形和囊性。后者又分为宽颈动脉瘤和窄颈动脉瘤。 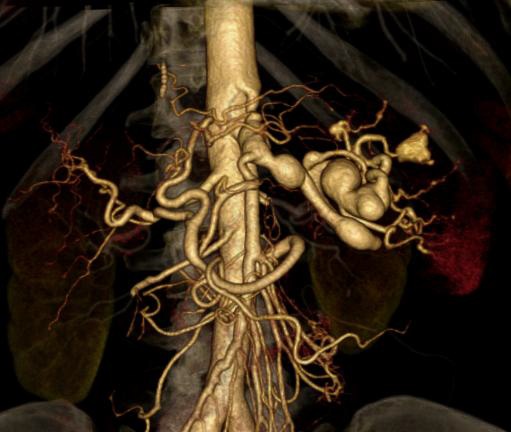 真性动脉瘤不常见,但随着影像学的发展,偶然发现的脾动脉瘤增加。无论真性动脉瘤还是假性动脉瘤都是潜在致命性的病理改变,特别是假性脾动脉瘤。 直径>2cm的脾动脉瘤自发破裂可能性相对大【Hogendoorn W 2014】,<1cm的脾动脉瘤自发破裂少有报告。脾动脉瘤自发破裂可迅速导致患者失血性休克,甚至死亡。所以理论上持续的监视很重要,如果到达一定的大小的限制,应该进行适当的干预。但临床上有<2cm动脉瘤破裂,也有>4cm也没有破裂。持续的监视到底间隔多久。都没有一定的证据支持。临床应该更多的考虑动脉瘤潜在破裂的危险因素和动脉瘤介入治疗的容易度。有潜在破裂危险因素的高危人群,栓塞条件较好的,操作者有经验的动脉瘤应该积极考虑干预。 促使脾动脉瘤破裂的因素与其他动脉瘤破裂的因素相似,包括胶原质溶解、纤维蛋白溶解、血流动力学改变和免疫因素等【1-3】。
脾动脉是腹腔干的主要分支之一。它沿着身体的上方走行,胰腺尾部向脾门方向出现,但它的走行可以变化。动脉通常是迂曲的,分成不同的分支,为脾脏提供分段的血液供应。动脉瘤起源于脾动脉近分叉处的中或远1 / 3。SAAs通常为囊状,而不是梭状。
1. Bronsther D, Methav H. Splenic Artery Aneurysms? Occurring in liver transplant recipients[J]. Transplantation, 1991(52):723-724.
2. Tsuji K, Elgachi Y. Post-operative Hypercoaguable State Followed by Hyperfibrinolysis Related to Wound healing after hepatic resection[J]. Am Coll Surg, 1996(183): 230-238.
3. Arepally. Treatment of Splenic Artery Aneurysm with Use of a Stent-graft[J]. Vas Interv Radiol, 2002(13): 631-633.
|