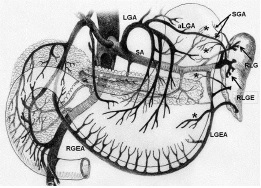
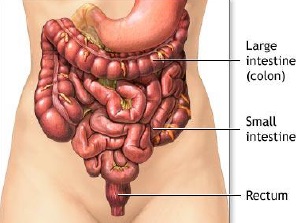
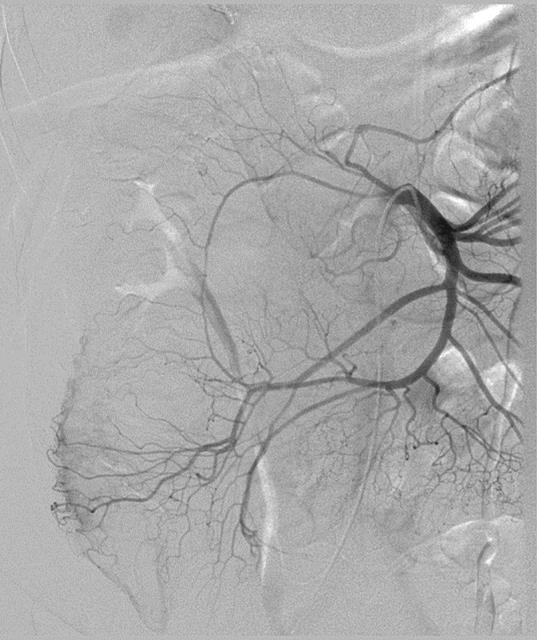
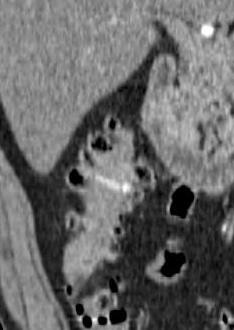
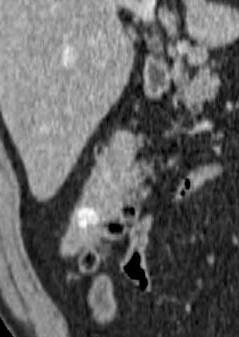
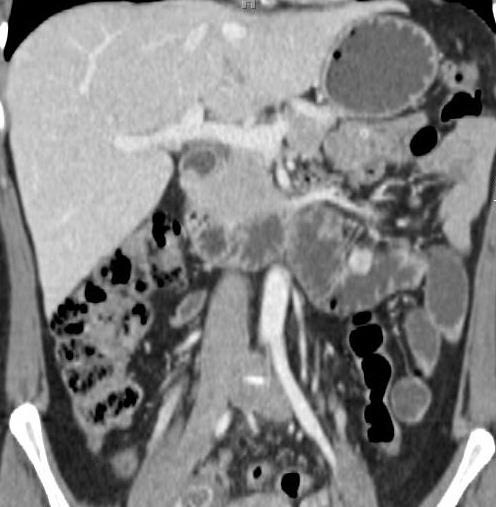
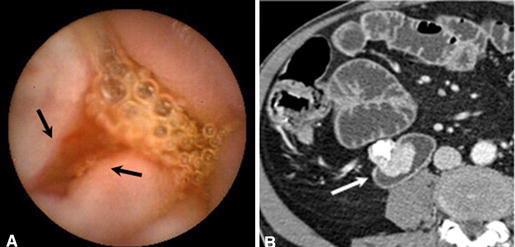
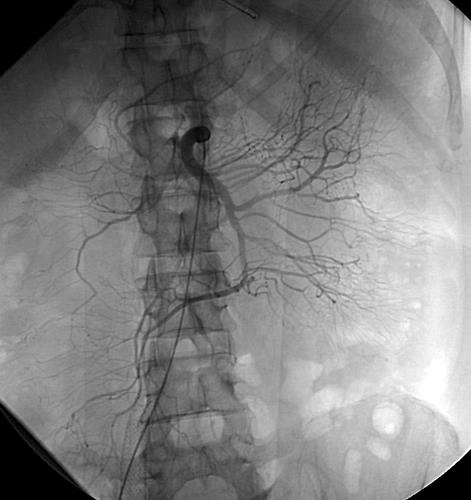
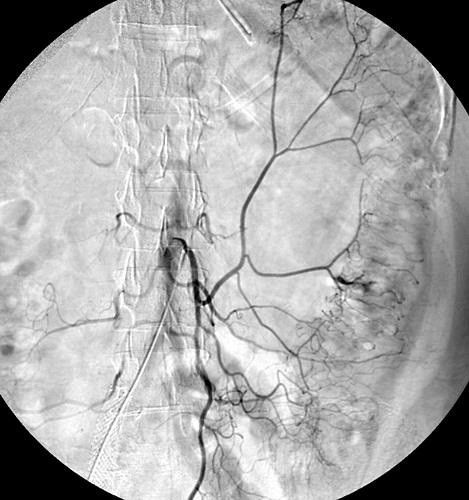
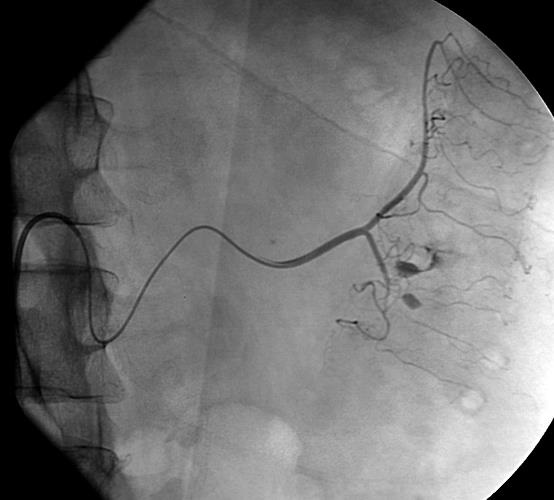
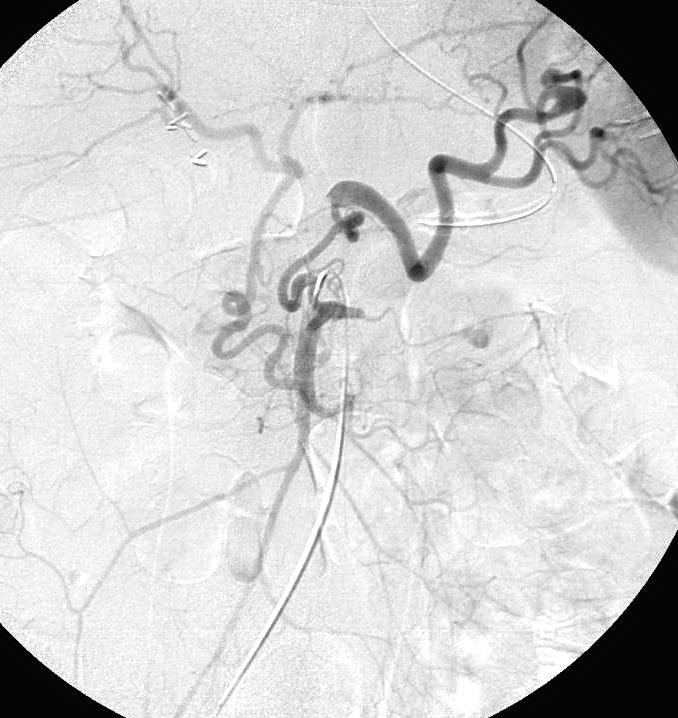
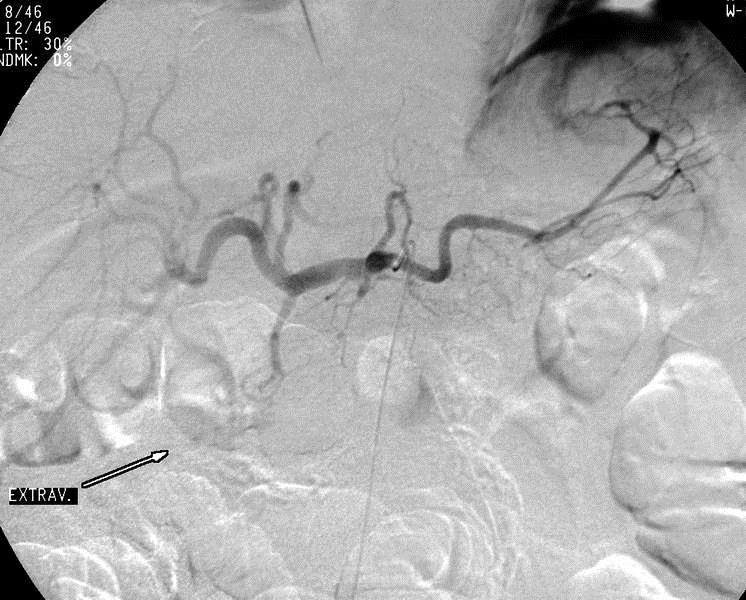
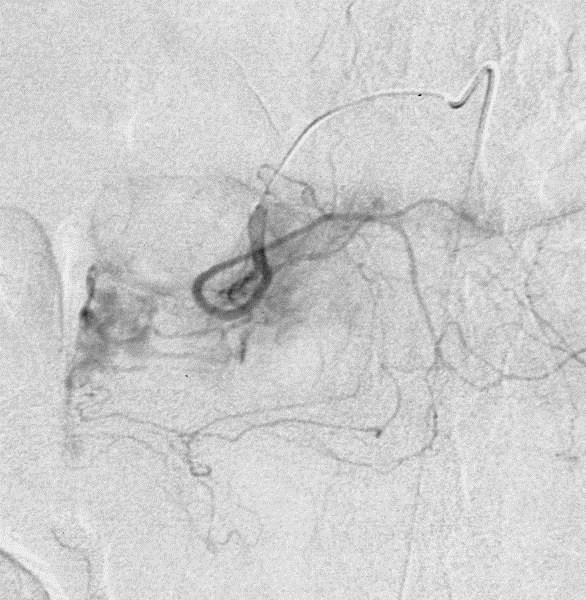
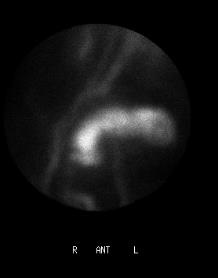
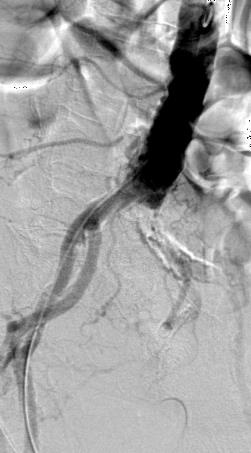
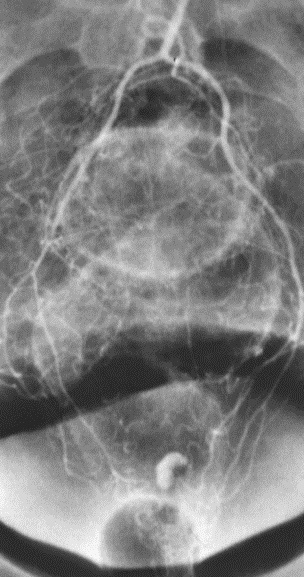
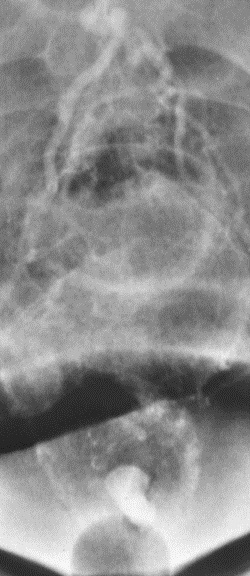
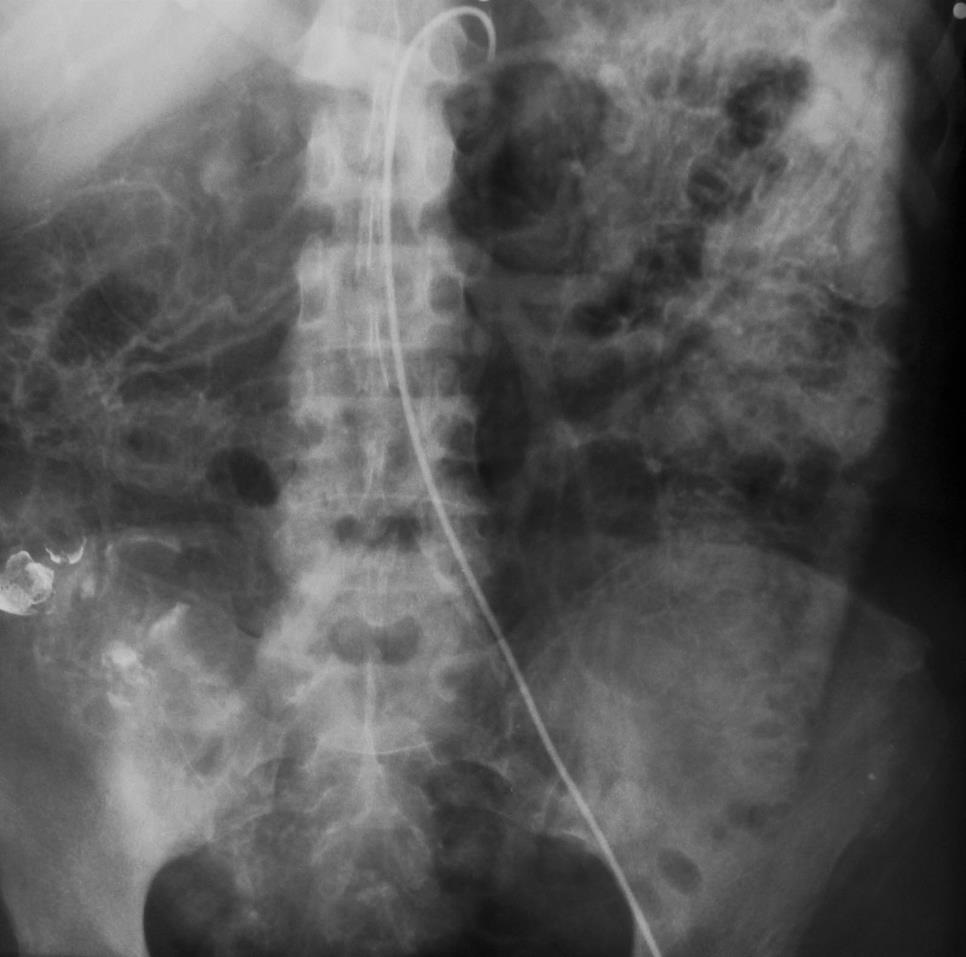
尽管食道也是消化道,但消化道出血多指胃、小肠和结肠出血。每年会有成千上万的人因消化道出血进入医院进行检查。仅在美国这一数据达到30万。每10万住院病人20.5人是因为消化道出血。男性多于女性。消化道出血的发生率从30岁到90岁增长200倍。10%-20%的病人没有明确的出血的来源,这就导致一系列费用昂贵的检查。整体死亡率2~5%。其它病症合并消化道出血住院病人死亡率23%[
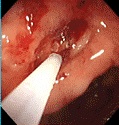
消化道出血分急性和慢性消化道出血。不管急性或慢性消化道出血,影像学在判定消化道出血的角色主要有两个:(1)定位,即出血的位置;(2)出血原因;这两个角色最终的目的是指导治疗和估计预后。 消化道出血的诊断是一种策略上的安排。根据临床表现判断出血来源是上消化道出血还是下消化道出血;上消化道出血主要依赖胃镜,来源于结肠的下消化道出血主要依赖结肠镜。传统上的放射影像学主要扮演小肠部位的消化道出血定位和病因诊断。除此以外消化道出血还根据出血的急性和慢性来选择,急性大量出血有时即使在胃内或结肠内也难以发现出血的位置和原因。如果内视镜检查失败就需要考虑传统意义上的影像学诊断方法,如CT或血管造影,同位素扫描。尽管慢性或静默性的不明来源的消化道出血是以传统意义上的放射影像学检查为主,但近来小肠内窥镜,胶囊胃镜等也在扮演类似的角色。 (1)首先消化道出血的定位方法的选择主要依据出血部位的临床判断来选择的。 若以黑便或呕咖啡色液体为主,主要是是上消化道到出血,选择胃镜检查最好,需要一个病因诊断;对于发现出血位置的上消化道出血,不治疗通常很少自己停止出血,内镜治疗+保守治疗可以控制出血占90%。而急诊出血量大,胃镜进入胃腔后,尽管冲洗也面临着胃腔大量潴留血液而看不清出血的实际位置。
若仅以血便为主,考虑为下消化道出血;除外结肠来源的消化道出血考虑选择结肠镜。但出血量大的时候结肠镜也难以在大量血液潴留中发现出血的实际位置和原因。 小肠部分的消化道出血是影像学诊断的难点。历史上曾做过诸多的努力,小肠造影,小肠气钡造影或将逐渐走出历史。现代医学的检查包括小肠镜,胶囊镜,血管造影,核素扫描;CTA是近来出现的消化道出血的检查,它也面临着诸多的挑战。
(2)根据下消化道出血包括急性和慢性消化道出血 慢性消化道出血的诊断是关键。其病因包括NSAIDs,肿瘤,息肉,血管异常增殖,感染/炎症。上消化道出血主要检查方法是胃镜(OGD)/结肠镜,小肠出血主要依赖胶囊内镜,核素扫描(0.1-0.5ml/分),小肠镜,术中内窥镜,血管造影(>0.5ml/分)以及多排CT(0.3ml/分)。多排CT肠造影可以24~27%发现出血的部位[1]。 急性下消化道出血包括憩室病,血管异常增殖占90%,其它占10%;90%第一次出血后停止;50% 回第二次出血;50%回将来出血,20%需要干预治疗[2]。MDCT的敏感性90%,特异性95%[3,4]。 急性上消化道出血的诊治策略 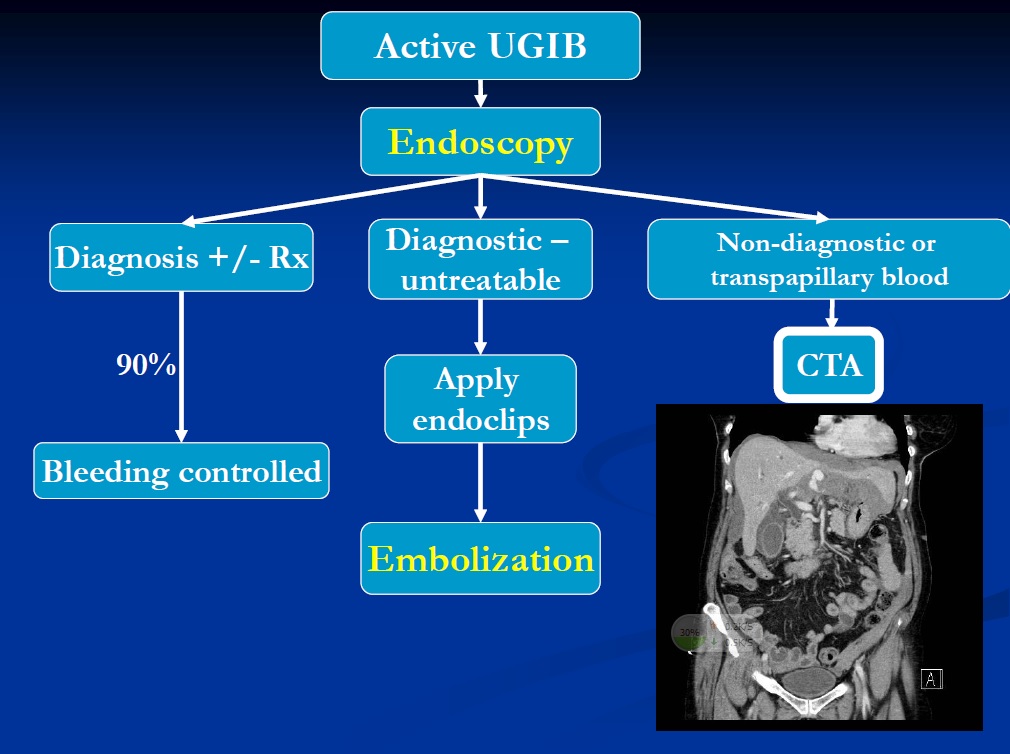 CTA是否可以作为上消化道出血的初始检查方法? 首先对血管造影的选择或/栓塞治疗有较大的影响。在多排CT三期扫描中:
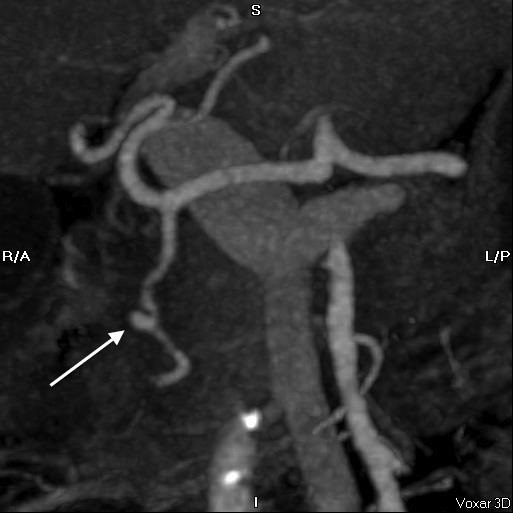
CTA对于上消化道出血有较高的精确性[3]
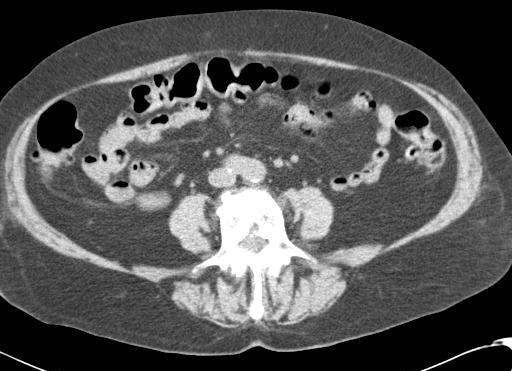
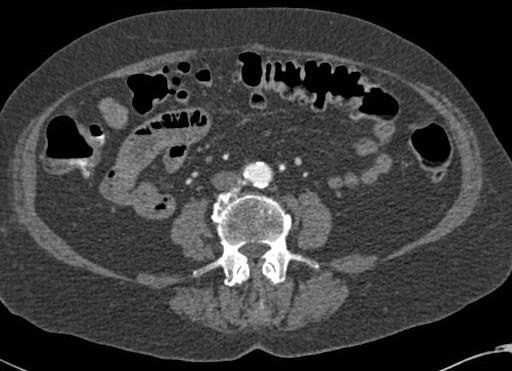
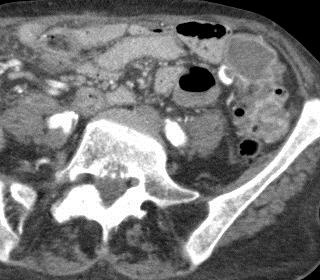
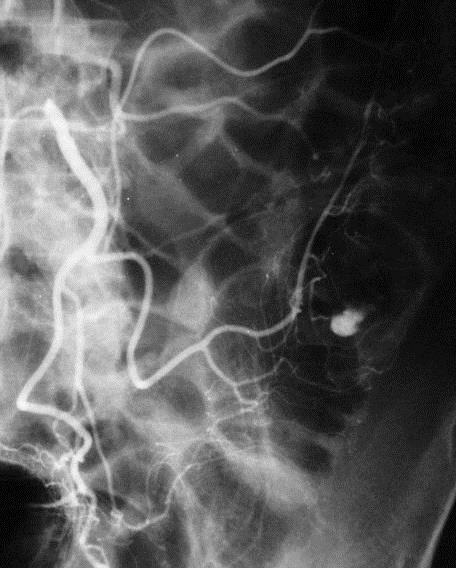
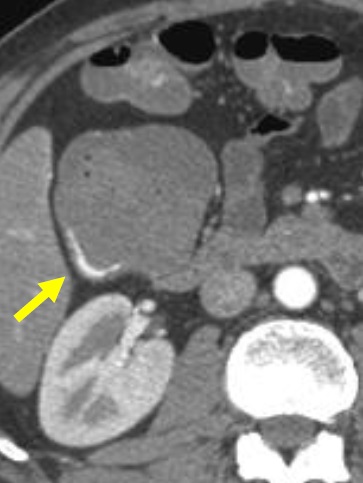
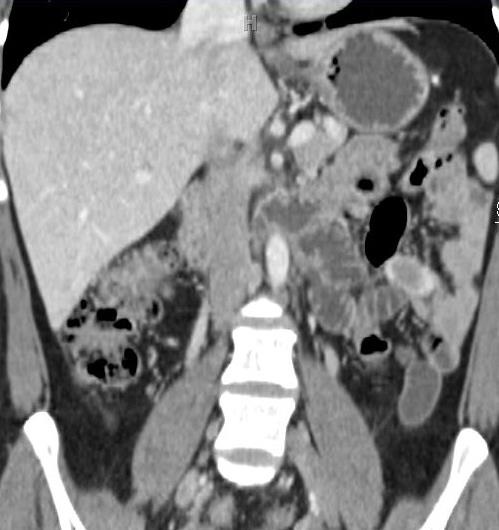
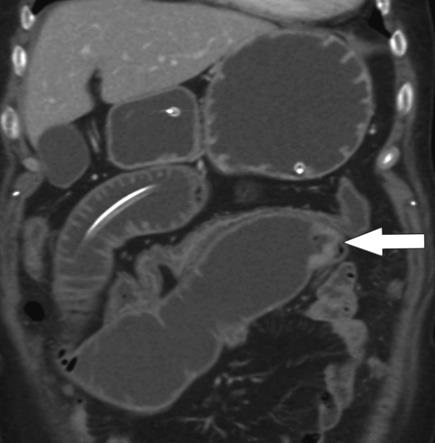
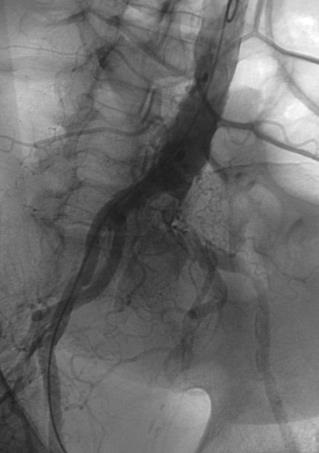
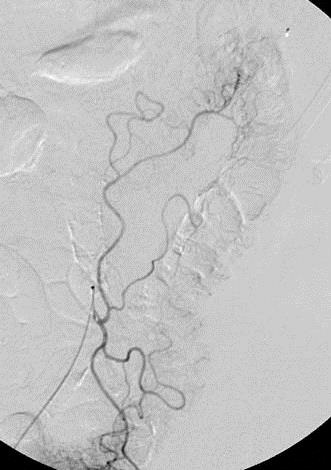
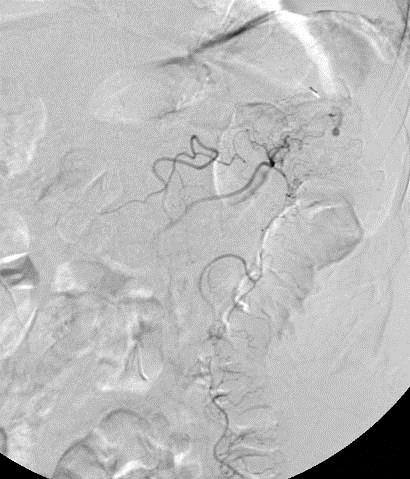
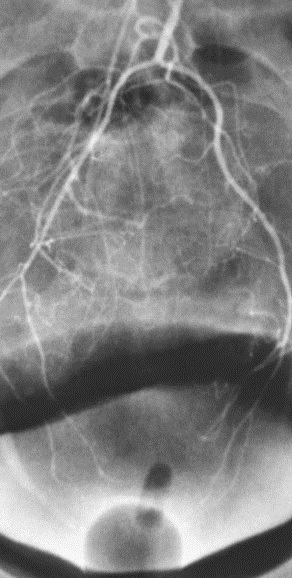
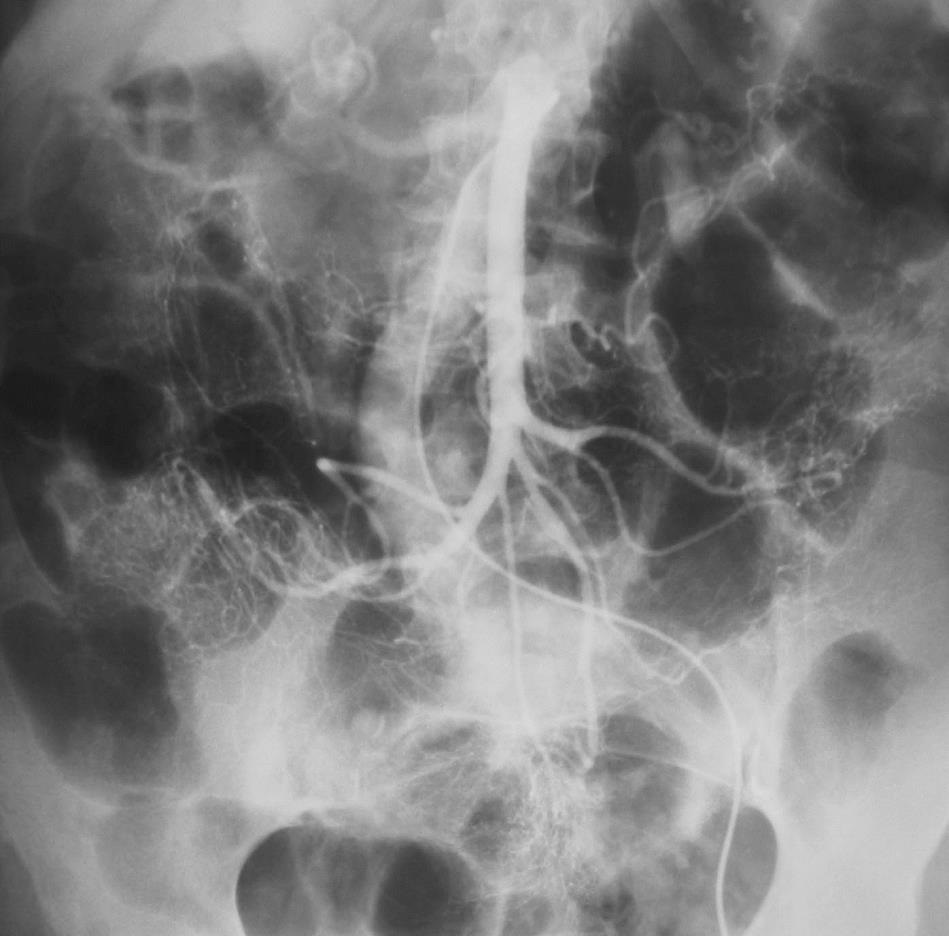
CTA对于急性消化道出血如何呢? CTA可以发现进入肠腔的造影剂外溢,如线型(linear),旋转型(swirled)和喷射型(Jet)表现。除了直接的造影剂外溢还可以表现为肠壁增强、肠壁增厚、肿块(息肉或肿瘤)、血管病变和假性动脉瘤。  直肠镜检查或内窥镜检查?
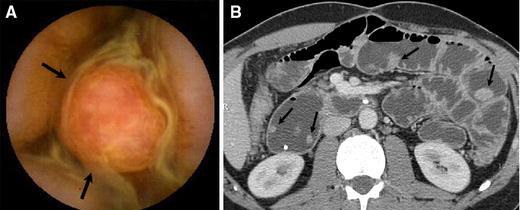
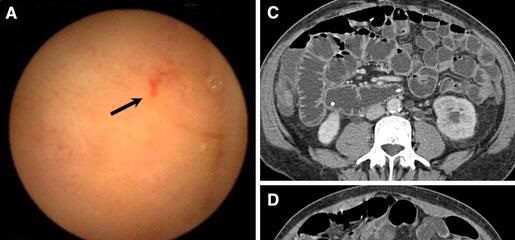
结肠镜不能到达病变时之二:CTA
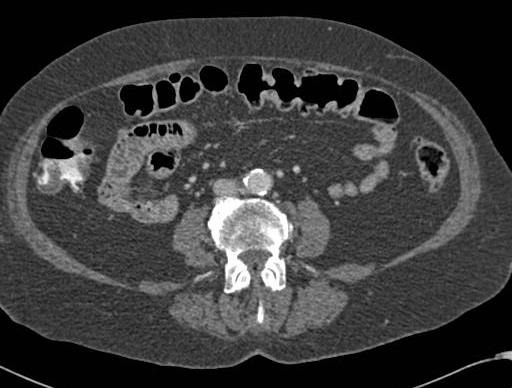
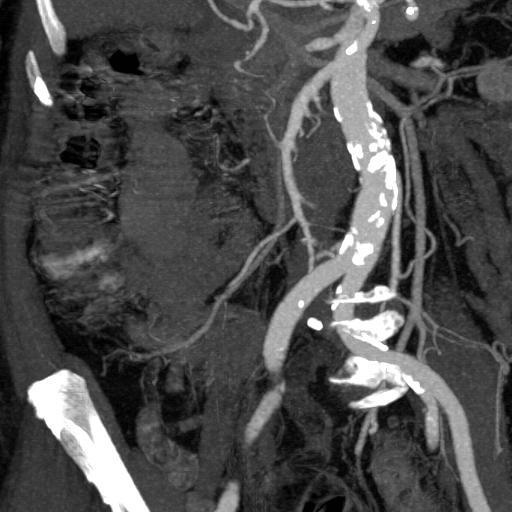
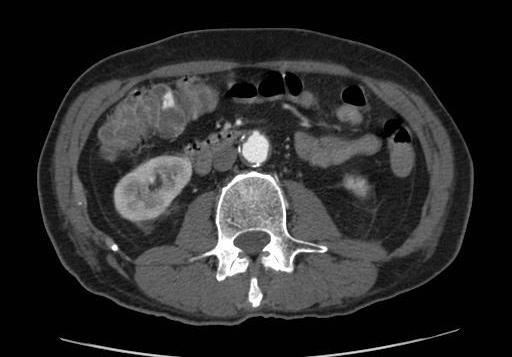
CTA消化道出血的定位
作为介入放射科医生对于急性消化道出血要做到
告诉外科医生你要做什么,不要等到直到病人低血压。最常见的错误是“如果病人生命体征不稳定或低血压,就去血管造影室造影阳性率就会高”。或者“病人正在出血的时候再去做检查”。这是在急诊室最常听到的话。如果急性下消化道出血被怀疑不管什么情况先去做CT。do the examination when the patient is bleeding!
告诉病人家属如果有可能(病人生命体征相对稳定),现在就做CTA
告诉急诊一线医生或护士CTA是一项选择,让病人知晓
告诉护士和技术人员你是如何计划,计划是为什么?
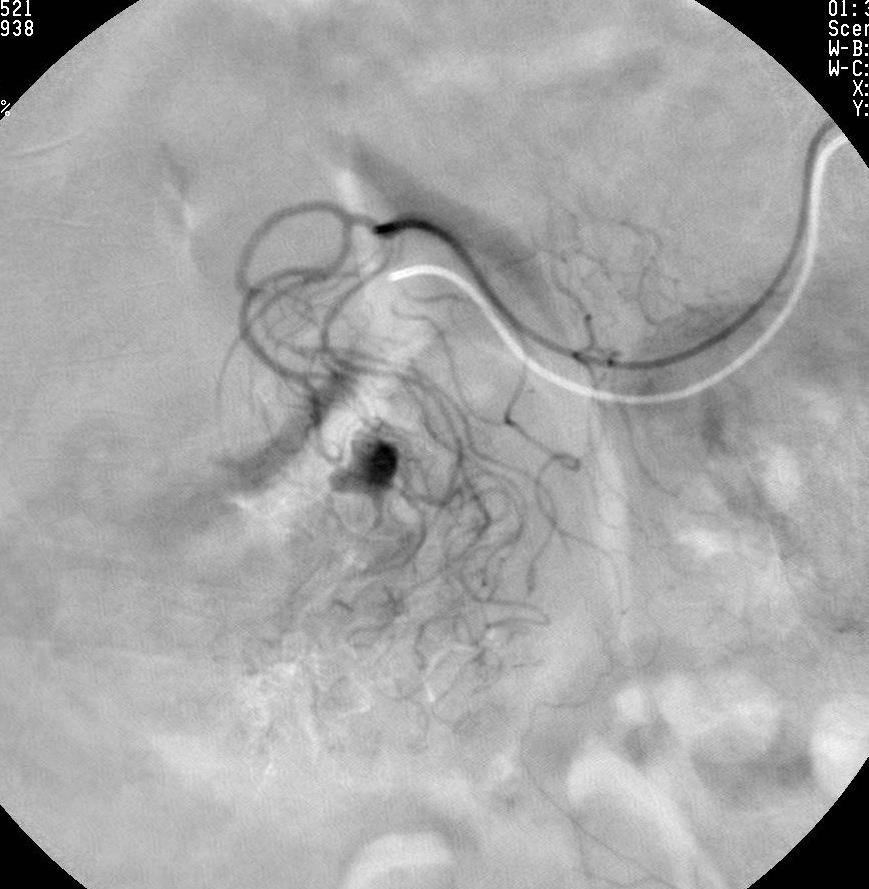
对于血管造影中的发现一旦有可能,用300-500μmPVA,非常缓慢和低压注射;维持病人生命体征利于手术[6]。与外科医生讨论病人再手术的选择(良性病变有潜在停止出血的可能)。栓塞后 wait and see。
CT血管造影检查消化道出血的结论:
源于上消化道出血,窥镜和支持治疗可以控制90%-97%;外科术前或内镜没有做出诊断的情况下可以考虑进行增强CT检查。
下消化道出血CT增强扫描可以作为一线诊断检查
记住直肠镜检查
慢性消化道出血的诊断 对于急性消化道出血进行CTA检查,那么慢性或者说静默性原因不明的消化道出血CT扫描的角色呢? 1. CT enterography(CT肠造影) 2. CT enteroclysis(CT灌肠造影) 通常进行CT 肠造影。因为比起CT灌肠造影,病人顺从性较高。 Lee 等人报告了CT肠造影的价值。该文回顾65例不明原因的慢性消化道出血病人进行CT肠造影。敏感性为55.2%,特异性为100%[1]。 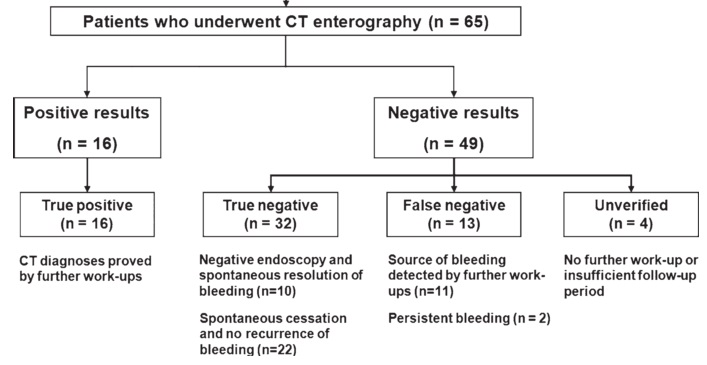
Filippone 等人[10]将 胶囊内视镜与CT灌肠的比较显示,32例不明消化道出血,16/23 病变胶囊内视镜与CT灌肠造影所见一致。5/23例 胶囊内视镜所显示病变并未在CT灌肠造影中看见(多由于扁平病变如血管异常增殖症或糜烂病变)。2/23例CT灌肠造影所示病变并没有被胶囊内视镜发现,两例病变为肿瘤,但被肠腔中的血液所遮盖。结论是,胶囊内视镜有略高一点的优势,内视镜和CT灌肠造影有互补效应。
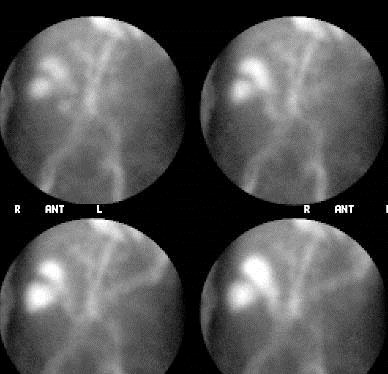
但标记红细胞扫描也会误诊 标记红细胞同位素扫描取决于临床情况。Feingold 等人按照稳定或不稳定的临床情况划分病人为两组。不稳定的标准为心率>100/min,血压<100mmHg。13/21(60%)为不稳定病人,扫描阳性。6/29(21%)为稳定病人扫描阳性[7]。 由Zuckerman 等人总结了同位素扫描定位出血正确和不正确的病例如下表[8]
例外的情况 不能够发现肠系膜血管,特别是肠系膜下动脉,可以考虑肾下腹主动脉右前斜位造影
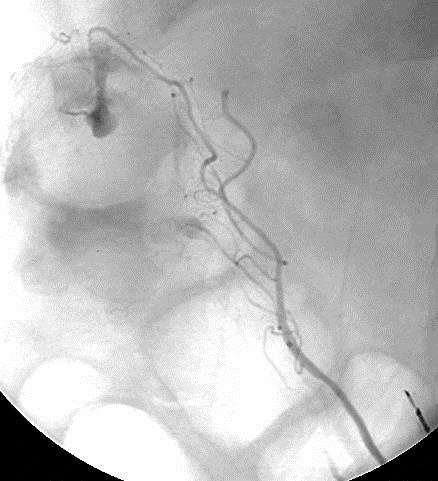
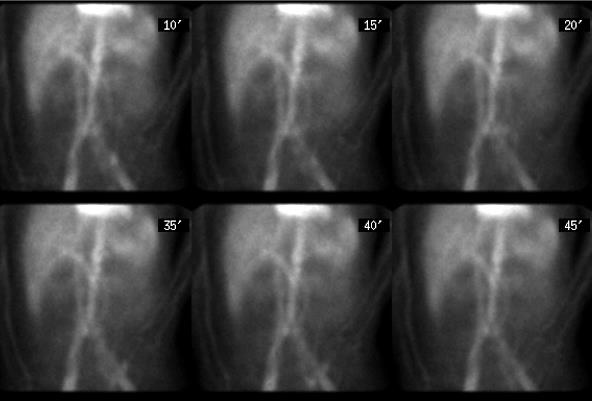
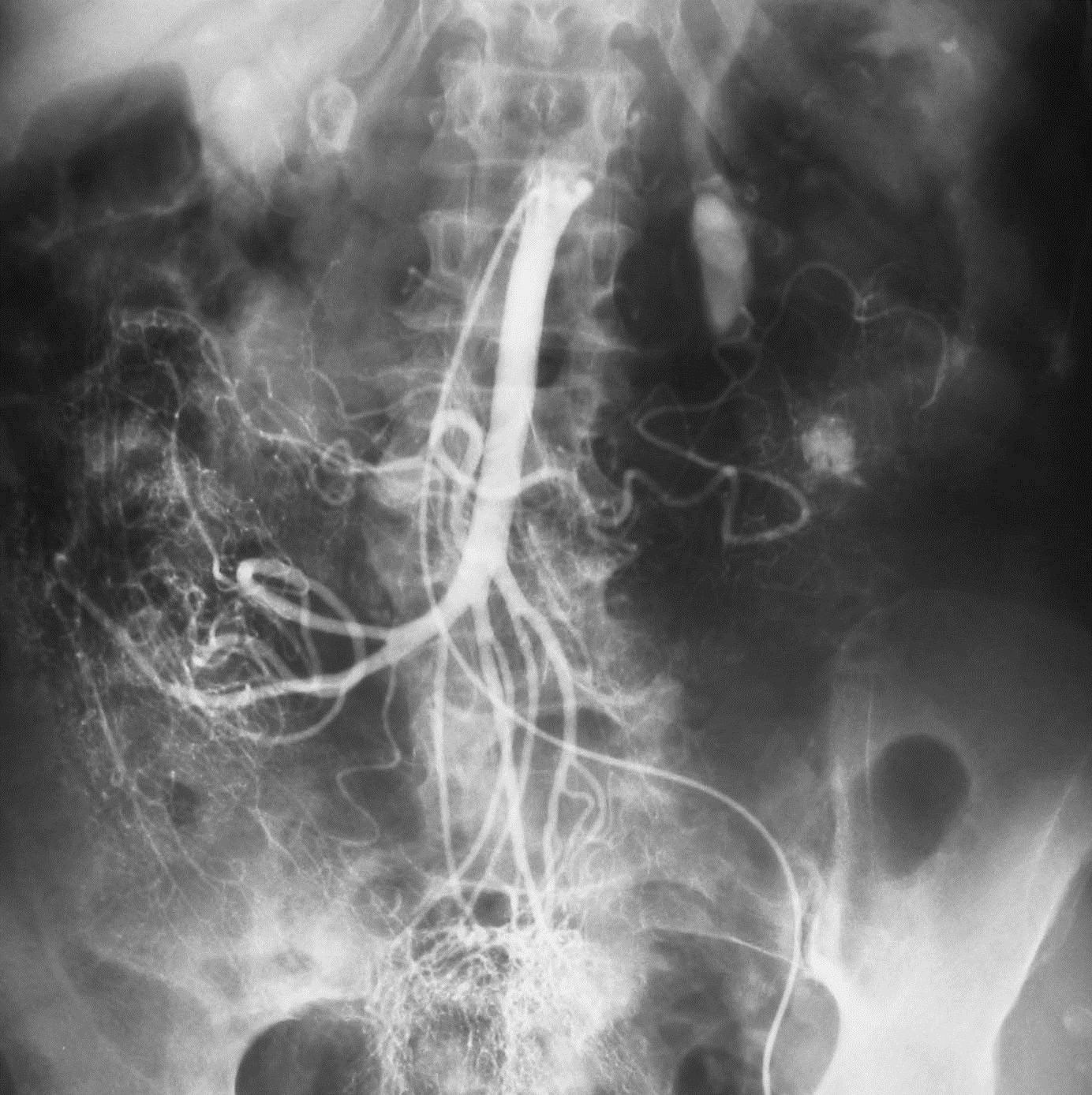
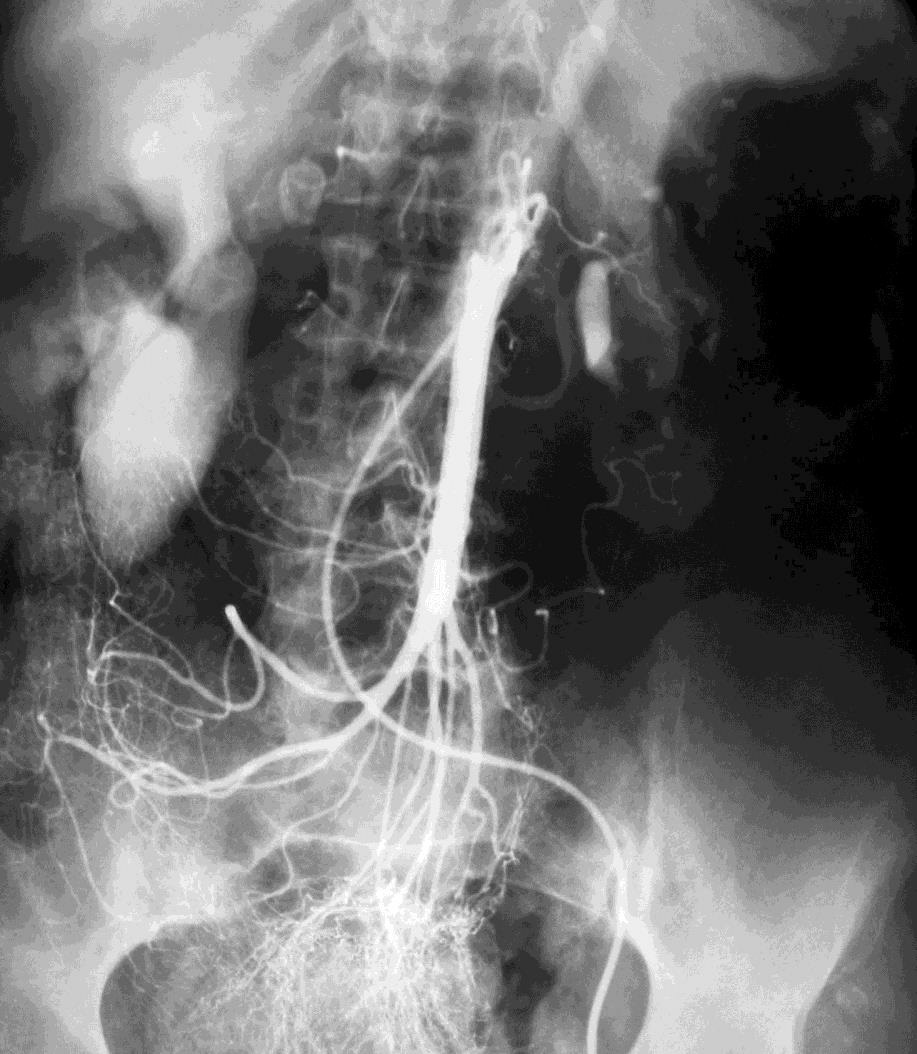
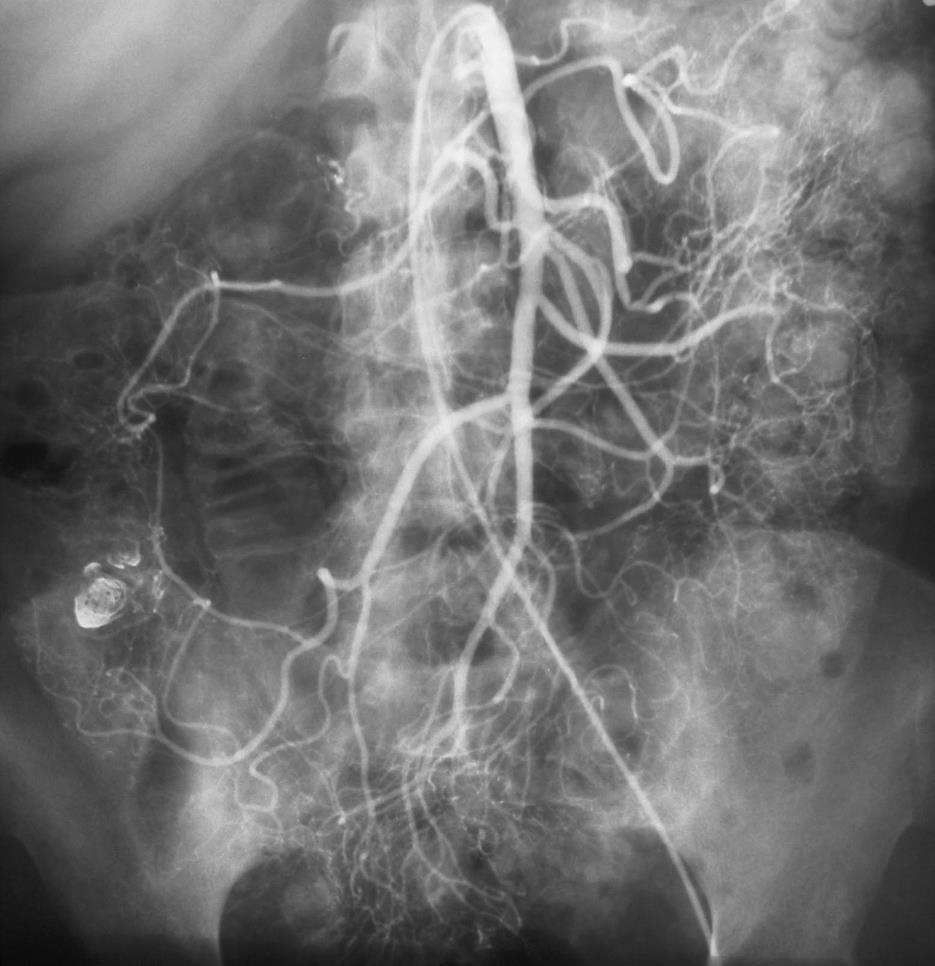
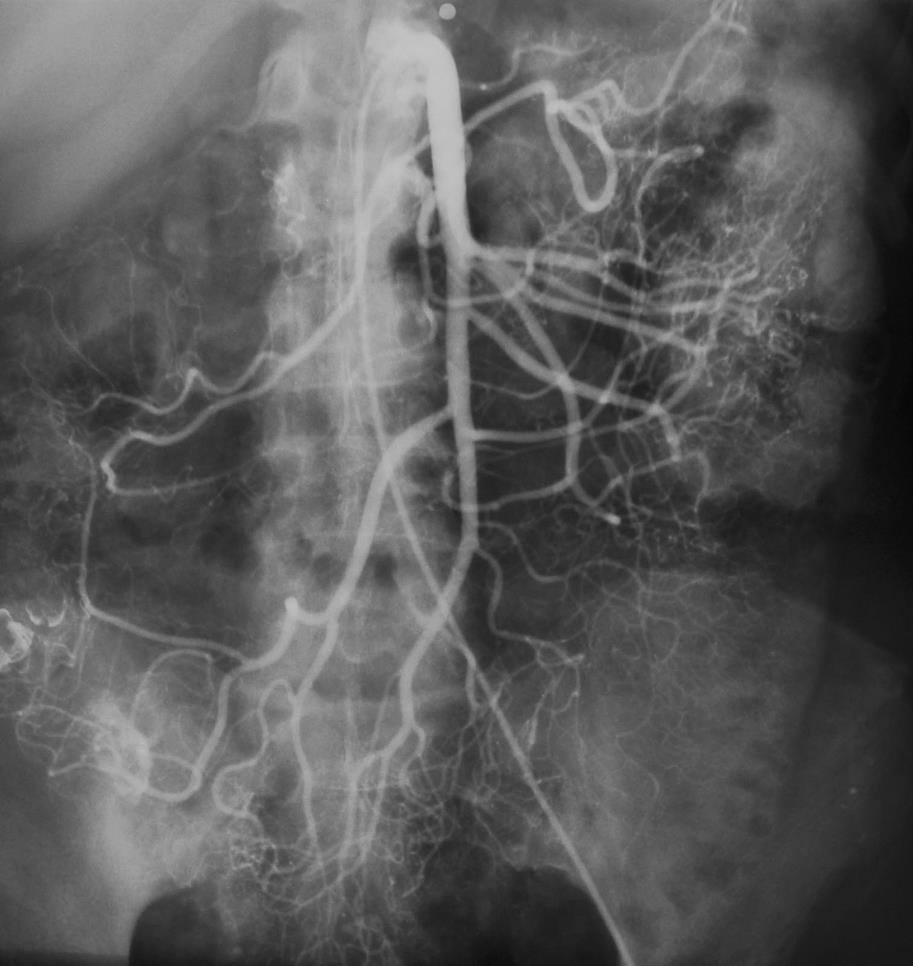
慢性不明原因消化道出血的检查策略[11] 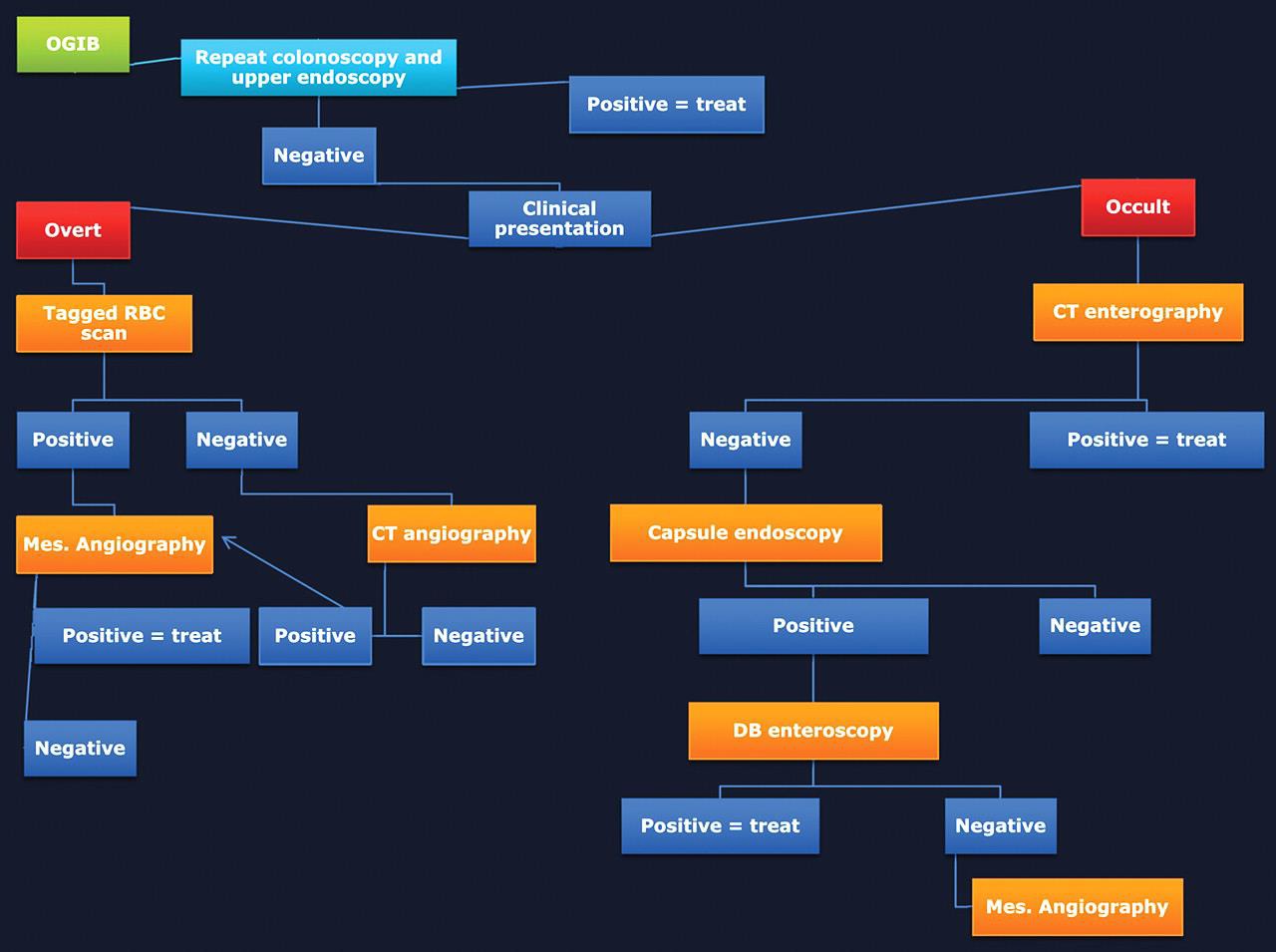 表中所述:“repeat colonoscopy and upper endoscaopy” 重复内窥镜检查的主要原因是 (1)检查前术前胃肠道的准备差或出血导致血液首次内窥镜可视性差 (2)血管病变如果不是活动性出血可以看不见(ectasia,aortoenteric fistulas,或Dieulafoy's) (3)病变虽可以看见如果没有活动性出血,不一定是出血来源(静脉曲张,憩室和 胃窦毛细血管扩张症-GAVE) 美国胃肠道内窥镜协会(American Society of Gastrointestinal Endoscopy ,ASGE)估计重复内窥镜比例,胃镜-29%,结肠镜-6%。 慢性消化道出血的血管造影 Rollins 等人报告[12],36例慢性消化道出血病人,确定诊断16例。11/16例仅显示病变,5/16 可以看见造影剂外溢。这些慢性消化道出血的病变包括血管异常增殖症,平滑肌瘤,克隆氏病炎性改变。 激发性血管造影(Provocative angiography)是对间歇性出血的潜在解决方案。其指全身或局部注射药物,目标是血管扩张(硝酸甘油),防止血栓形成(肝素),出血部位的溶栓(溶栓药物,尿激酶或r-TPA)
激发血管造影
Kim 报告[12]下消化道出血34例病人,36次刺激性血管造影。11例(11%)发现造影剂外溢,其中10例栓塞控制其出血。没有发现出血并发症。 在80%下消化道出血自发停止下,Do you really want to reactiveate bleeding? 激发血管造影仅仅用于诊断陷于困境的消化道出血病人,这意味着已经穷尽包括内窥镜、CTA、标记红细胞扫描和胶囊胃镜等消化道出血检查都为阴性,而消化道出血依旧。 在启动激发性血管造影之前应该与相关胃肠内科医生和外科医生进行讨论。也应备份相应的输血单位一旦需要。
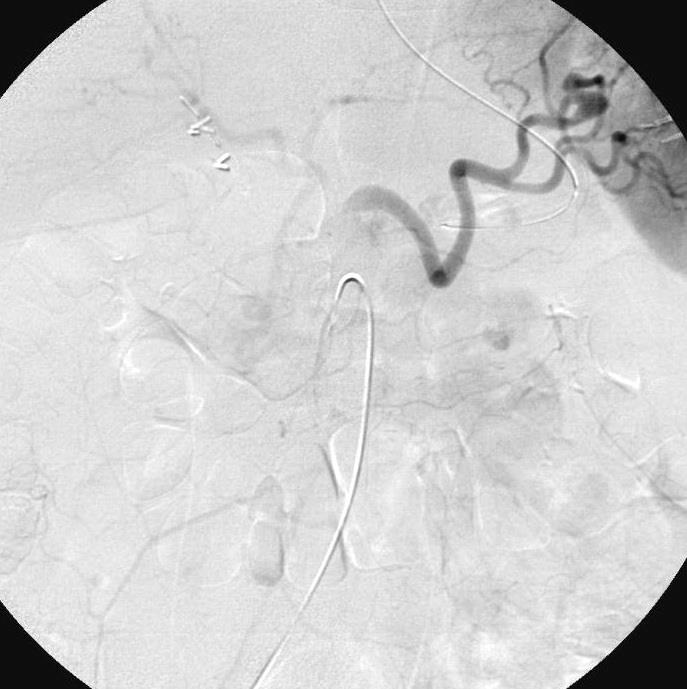
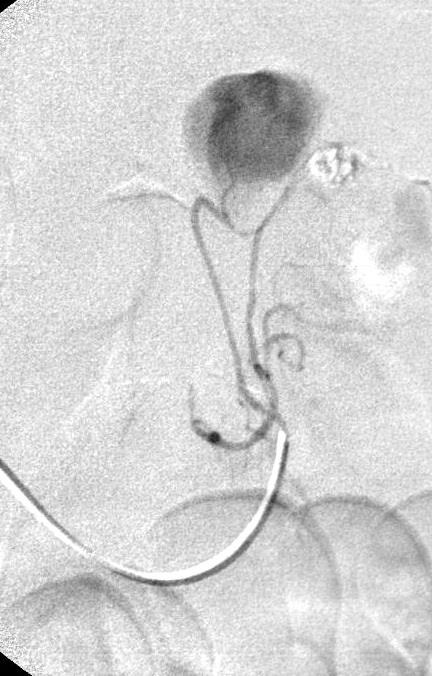
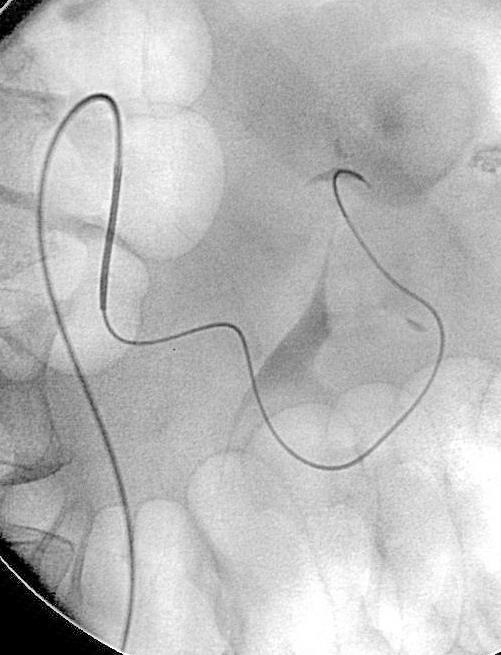
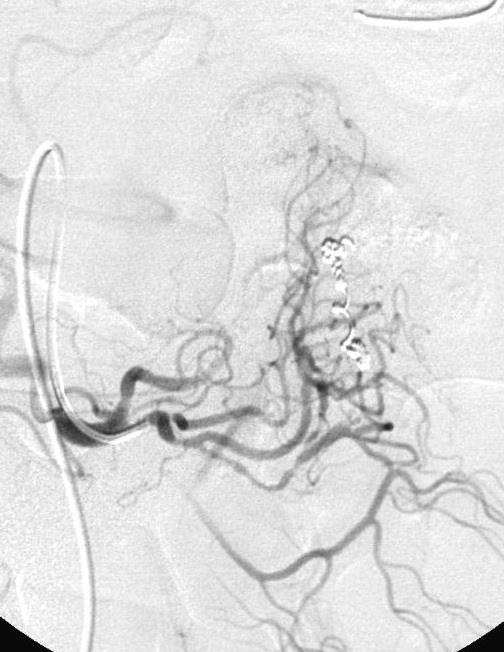
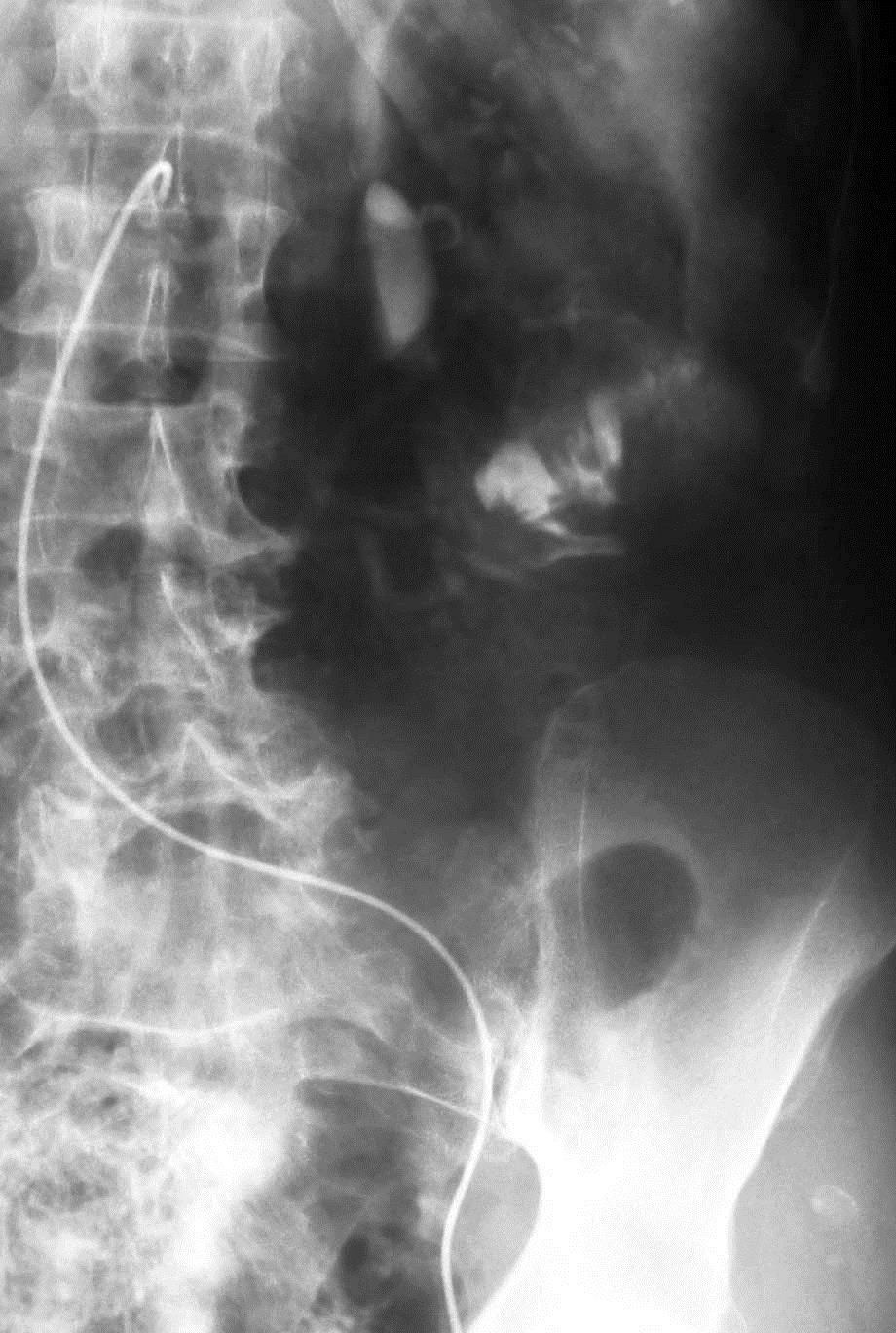
Koval 等人得出结论相似,37例下消化道出血病人,内窥镜和血管造影阴性。动脉灌注肝素5000-10000单位,有或没有血管扩张剂和/或尿激酶。造影剂外溢从32%增加到65%,阴性病例从27%下降到16%[16]。 Malden等人[17]报告10例病人血管造影和内窥镜均为阴性。血管造影前两天已经不再出血,静脉10000单位肝素,500单位尿激酶/小时/3小时。10例病人中仅有2例(20%) 阳性[17],.说明全身用药不如局部用药。 kim 等人[13] 报告,34例病人进行36次激发血管造影。动脉灌注肝素3000-10000,Tolazoline 25-100mg,TPA 10-50mg。造影剂外溢从普通血管造影的0% 增加到31%(11/36)。发现少血管病变从0增加到1.整体诊断有效率为33%。 激发血管造影小结: 1. 激发血管造影尽可能靠近出血发作的时间 2. 与相关临床科室密切合作 3. 血管扩张剂和纤溶药物从怀疑出血部位的动脉灌注 4. 117例激发血管造影病例未见出血并发症 超选择动脉插管术中出血部位的定位 主要技术:使用微导管在血管造影的指导下尽量接近出血病变位置。滞留导管去手术室,外科手术开腹时注射1cc美兰,得到下面的图像 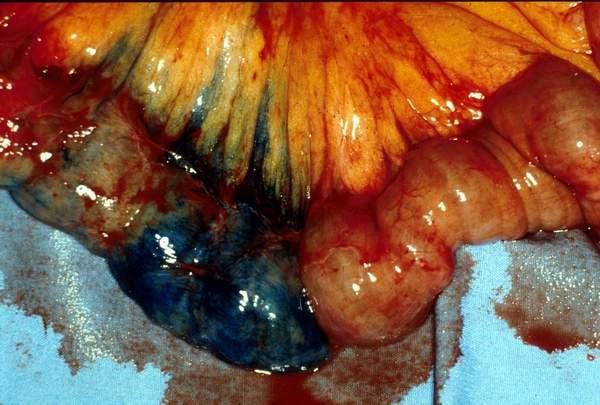 优点:确保病变尽量不被丢失;指导病变更为局限性的切除 慢性消化道出血诊断小结 1. 慢性不明原因消化道出血诊断可以是非常困难的 2. 最好的诊断是影像学医生与胃肠内科医生间的合作 3. 介入治疗技术对于慢性消化道出血的角色有限 血管造影遵循Sutton‘s 规则:Go Where the Money Is!  威利.萨顿(June 30, 1901 – November 2, 1980)
美国银行强盗犯,22年来抢劫约100家银行,偷了约200万美元。当被问及为什么他抢劫银行 时,他的回答是: “因为钱都放在那里。“
去有钱的地方! 基于血管造影前的各项检查选择最可能出血的血管;减少发现出血的时间,可以迅速启动治疗和快速使病人稳定。必须知道侧支循环和可选择的路径,知道变异解剖的情况。 1. Lee SS, Oh TS, Kim HJ, Chung JW, Park SH, Kim AY, Ha HK. Obscure gastrointestinal bleeding: diagnostic performance of multidetector CT enterography. Radiology. 2011 Jun;259(3):739-48. 2. Vascular disease. In Colon & Rectal Surgery. Philadelphia:JB 19 20 3. Wu LM, Xu JR, Yin Y, Qu XH. Usefulness of CT angiography in diagnosing acute gastrointestinal bleeding: a meta-analysis. World J Gastroenterol. 2010 Aug 21;16(31):3957-63. 4. Kennedy DW, Laing CJ, Tseng LH, Rosenblum DI, Tamarkin SW. Detection of active gastrointestinal hemorrhage with CT angiography: a 4(1/2)-year retrospective review. J Vasc Interv Radiol. 2010 Jun;21(6):848-55. 6. Kusano, S et al Low dose particulate polyvinyl alcohol in massive small artery intestinal haemorrhage: experimental and clinical results. Invest Radiol 1987; 22:388-92 7. Feingold DL, Caliendo FJ, Chinn BT, Notaro JR, Oliver GC, Salvati EP, Wilkins KB, Eisenstat TE. Does hemodynamic instability predict positive technetium-labeled red blood cell scintigraphy in patients with acute lower gastrointestinal bleeding? A review of 50 patients.
Dis Colon Rectum. 2005 May;48(5):1001-4.
8. Zuckerman DA, Bocchini TP, Birnbaum EH. Massive hemorrhage in the lower gastrointestinal tract in adults: diagnostic imaging and intervention. AJR Am J Roentgenol. 1993 Oct;161(4):703-11. Review. 9. Bruno M. Graça, MD, Paulo A. Freire, MD, Jorge B. Brito, MD, José M. Ilharco, MD, Vitor M. Carvalheiro, MD and Filipe Caseiro-Alves, MD, PhD. Gastroenterologic and Radiologic Approach to Obscure Gastrointestinal Bleeding: How, Why, and When? Radiographic 2010; 30 :235 10. Filippone A, Cianci R, Milano A, Valeriano S, Di Mizio V, Storto ML. Obscure gastrointestinal bleeding and small bowel pathology: comparison between wireless capsule endoscopy and multidetector-row CT enteroclysis. Abdom Imaging. 2008 Jul-Aug;33(4):398-406. Review. 11. ,,,,,and Gastroenterologic and Radiologic Approach to Obscure Gastrointestinal Bleeding: How, Why, and When? Radiographics January 2010 30:1 235-252; 12. Rollins ES, Picus D, Hicks ME, Darcy MD, Bower BL, Kleinhoffer MA. Angiography is useful in detecting the source of chronic gastrointestinal bleeding of obscure origin. AJR Am J Roentgenol. 1991 Feb;156(2):385-8. 13.Kim CY, Suhocki PV, Miller MJ Jr, Khan M, Janus G, Smith TP. Provocative mesenteric angiography for lower gastrointestinal hemorrhage: results from a single-institution study. J Vasc Interv Radiol. 2010 Apr;21(4):477-83. 14. Longstreth GF. Epidemiology and outcome of patients hospitalized with acute lower gastrointestinal hemorrhage: a population-based study. Am J Gastroenterol. 1997 Mar;92(3):419-24. 15. Josef Rösch, B.E. Kozak, Frederick S. Keller Interventional Diagnostic Angiography in Acute Lower-Gastrointestinal Bleeding. Semin intervent Radiol 1988; 5(1): 10-17 16. Koval G, Benner KG, Rösch J, Kozak BE. Aggressive angiographic diagnosis in acute lower gastrointestinal hemorrhage. Dig Dis Sci. 1987 Mar;32(3):248-53. 17. Malden ES, Hicks ME, Royal HD, Aliperti G, Allen BT, Picus D. Recurrent gastrointestinal bleeding: use of thrombolysis with anticoagulation in diagnosis. Radiology. 1998 Apr;207(1):147-51. |