使用Shepherd’s 弯曲的导管的肾血管造影术技术 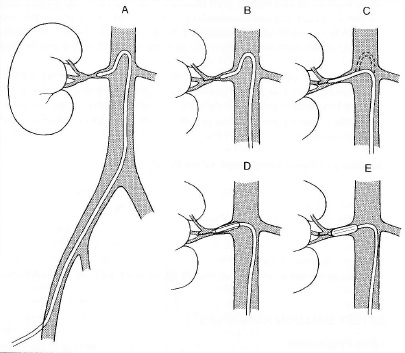 选择狭窄侧肾动脉(A)后,在透视引导下使用可控亲水导丝(B)下穿过病变处。导管通过在穿刺位点(C)上回拉穿过狭窄处。导丝交换成超硬的“J”形导丝(D),沿导丝将导管置换成直径相当球囊导管被引导到病变处进行扩张(E)。(根据Tegtmeyer CJ, Selby JB重绘的肾动脉皮下腔间血管成形术。出版于:Castaneda-Zuniga WP, Tadavarthy TM, eds。介入放射学,第二卷,第二版。巴尔的摩:威廉姆斯和威尔金斯;1992:370。)
1. 经皮股动脉穿刺,引导导管的置入:
几乎所有的肾介入治疗都可以通过股动脉进入实施。肾动脉血管成形术在常规经皮股动脉穿刺术后,首先将6-8F导管鞘置入股动脉内(具有侧臂可供冲洗)。因为患有显著的髂股动脉粥样硬化的患者有潜在的机会发生远端动脉硬化斑块或胆固醇栓塞。在此情况下,使用长的(20到30厘米)的导管鞘,能够达到腹部主动脉的远端(下端),以在更换导管和操作时使得动脉斑块的破裂和脱落最小化,从而降低由于穿刺一侧发生远端栓塞的可能性。肱动脉入路也可用于患有远端主动脉闭塞的患者或者适用于那些为数不多的下肢途径角度或肾动脉发出角度非常不利的患者。 2. 诊断性血管造影术:
首先使用猪尾巴导管进行腹主动脉造影以显示双侧肾动脉是否存在变异的肾动脉供血或副肾动脉来源的肾动脉狭窄性病变。但在事先存有高质量的腹主动脉CTA的造影(具有多角度重建),为减少造影剂的应用是否还需要这样的造影是操作者应该考虑的事项。图像采集需要适合的斜位投照以满足观察病变的需要。观察动脉粥样硬化性近心端或开口处病变,左侧肾动脉成像前后位的效果最佳,而对于右侧肾动脉[22]需左前斜位30°角。儿童或者患有疑似肌纤维发育不良的患者每侧应具有至少两个倾斜视图进行选择性成像。当患者患有双侧显著狭窄时,尝试首先从肾脏长轴较大的一侧开始血管造影术(通常技术上也更容易一些,因为疾病倾向于轻微);如果进行顺利,而且患者还能够耐受长时间的程序,可以尝试另一侧肾脏造影术。
 Bentson 导管  SOS Omni ® 导管  simmos 导管 任何在发现或过肾动脉狭窄病过程中采用粗暴或过度的导管操作,可以是肾动脉胆固醇或者肉眼可见的栓塞的原因。有文献发表相关技术使得这种并发症的发生最小化。Feldman[23]描述的“无接触”技术使得引导导管和主动脉壁之间的接触最小化,就像“Sos flick”技术[24]。一旦导丝穿过病变,可以拉下导管穿越病变。导丝的使用应极其小心,以避免使病变动脉夹层。任何引导丝进入狭窄病变前,最好通过选择性导管注射100到200ug IA的硝酸甘油以避免肾动脉及其分支的痉挛。如果发现导丝前进困难,即应停止所有的导丝或导管的操作。重新评估情况来确定导丝是否能够到达较远的地方,是否发生严重的夹层。如果发生夹层或者穿透,手术的操作可能需要延迟几天再考虑。如果肾动脉发出后走行与主动脉间的夹角过小,而且狭窄难以从股动脉途径穿越,可考虑使用不同的导管系统(例如眼镜蛇导管)或者改由肱动脉途径(仅在罕见场合需要)。一旦导管沿导丝安全地穿越了狭窄处,经导管团注给药5000U的肝素(70U/kg)。 上述普通血管造影导管是否真的需要在导丝的引导下穿越狭窄病变?因为下拉或推送导管的过程可能遇到狭窄病变的阻力,而过于用力潜在造成狭窄病变部位的斑块脱落和肾动脉远端分支的栓塞。对于经验者来说直接使用引导导管选择到肾动脉开口进行导丝和球囊的交换,为保持引导导管的方向可以采用双导丝技术,keeping 导丝用来保持引导导管的方向,working 导丝用来实施球囊扩张的引导。
如果压力梯度为平均动脉压力[11]的10%,该压力梯度应被认为是显著的。如果没有显著的梯度,那么血管成形术对患者无益。硝酸甘油(NTG)100到200ug 经导管肾动脉给药有助于引发梯度。应使用剖面最小的装置测量,以避免无意间增加了狭窄的严重程度。0.014英寸的压力测定导丝是最为理想的测量工具;4F 导管测量压力梯度明显对已经存在狭窄病变影响更大,但排除那些并未满足压力梯度条件的患者,让他们免于接受介入治疗还是很有用。 压力测量导丝的价格较贵!
首要考虑是遇到了何种类型的病变。如果病变是动脉粥样硬化狭窄,且位于肾动脉开口处则适用支撑架植入。如果病变是非开口性的(离肾动脉开口位置超过1厘米),短段、同心圆性狭窄,动脉粥样硬化或者来源于FMD,那么就应初步实施气球血管成形术。
引导导管(5-8F)可提供足够的内孔径支持导丝、导管和球囊对于狭窄病变的操作。一般肾动脉引导导管远端柔软,导管头呈钝圆,使动脉创伤最小。但是它们必须通过相应的动脉鞘管引入到动脉血管内。目前中国市场上有几种可供选择的肾动脉专用的引导导管。通过引导导管提供的额外支持可能使导丝较容易地越过狭窄或阻塞的肾动脉段,这些狭窄甚至或许是导丝可以穿过,但是无法使球囊穿过病变。使用引导导管对于使用单轨的球囊系统也是很关键的。 7. 肾动脉狭窄球囊扩张
1)根据血管影像,选择一个直径大约超过 “正常”血管直径10%的球囊。不要被狭窄后扩张误导而选择直径过大的球囊。如果存在疑问,就使用较小的球囊。球囊直径过大或过长可以造成正常血管段的损伤,所以球囊导管球囊部分也不易过长。
4)球囊定位:是将球囊上的标识在血管内摆放到与病变相一致的位置。主要有三种方法(1)将球囊标识与通过造影得到的病变范围的体外标识重叠;(2)将球囊标识与反复注射试验剂量造影剂获得的病变范围重叠;(3)普遍应用的是通过“路图”技术将球囊标识覆盖全部狭窄病变。 5)球囊扩张:确定球囊上的标识覆盖全部狭窄病变后,用带有压力表的注射器,开始缓慢地经球囊导管的球囊充盈端口注射造影剂,直到球囊被造影剂充满或达到额定的最大压力(工作压)。如果扩张过程中病人感觉到严重的疼痛也应该停止充盈球囊,这可能预示着肾动脉破裂的前奏。 在缓慢注射造影剂充盈球囊时应在透视下密切观察球囊充盈的情况,在球囊刚开始出现“球囊切迹”时,轻轻地拉动或推送球囊导管以保持“切迹”始终处于球囊的中心位置,避免由于球囊处于病变偏中心的位置造成球囊的偏侧滑动,导致有效扩张病变的失败。切忌在球囊充盈直径较大的情况下调整“球囊切迹”的中心位置,避免出现对血管的切割伤。 目前市场上的肾动脉球囊扩张导管都为非顺应性球囊(扩张球囊的直径受到限制),这避免了球囊在充分施压的情况下的过度膨胀。有些病变即使在充分扩张后“球囊切迹”依然存在则考虑使用切割球囊进行扩张。若仍不能使“球囊切迹”消失,则考虑扩张失败。 (注意:球囊扩张时不能使”球囊切迹“消失与球囊扩张后残余狭窄是两回事。前者是扩不开,后者是扩开了回弹)。 此时有三种情况需要谨慎考虑的:第一,继续施压,将球囊压力增至爆破压;第二,置换直径更大球囊再扩张,或许潜在可能导致肾动脉破裂;第三,置换球囊支撑架植入,或许仍然不能充分扩张病变,导致球囊从“狭窄的支撑架”内脱出困难。
球囊扩张后立即将球囊的造影剂“抽出”,初始治疗不宜反复扩张肾动脉,避免肾动脉损伤过度;也不宜保持球囊扩张状态一段时间,避免血栓在球囊表面形成引起潜在的肾动脉分支的程度不一的栓塞。切忌球囊内造影剂没有完全排空时将球囊从肾动脉撤除。
7. 即时疗效判定(技术成功)
做点好事!如果血管成形术或支撑架植入术都失败的话,为挽救肾脏通常需要进行肾动脉的外科重建。在肾功能良好的情况下,顺便做一个高质量的血管造影片显示可能用于肾动脉重建的脾动脉(左肾血管移植)[28]或胃十二指肠动脉(右肾动脉血管移植)[28-30]。 8. 球囊导管撤除
肾动脉血管成形术结束,回撤球囊导管前应充分抽吸球囊中的造影剂,回撤的同时旋转导管方向使得非顺应性球囊翼倾向于重新折叠(对于非顺应性球囊或半顺应性球囊是否采用充分的抽吸需要检查产品的说明,有些厂商认为这可能使侧翼劣化)。将球囊导管回撤至引导导管中经由动脉鞘撤出。 9. 动脉鞘撤除和穿刺点止血 |

