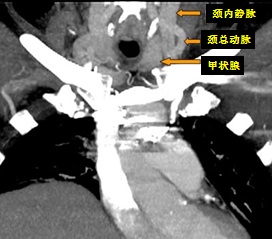
中心静脉导管技术广泛地应用于临时或长期血液透析导管的静脉置入,这是有效和成功地不间断进行持续肾替代治疗(continuous renal replacement therapy,CRRT)的基础。这类双腔临时或长期透析导管的置入常见使用解剖标记的方法引导血管通路的建立。颈内静脉静脉插管的成功率为82~88%[11~13],使用传统的解剖标记方法因静脉与周围组织之间的解剖变异是导致静脉穿刺一次成功率仅为35~38%的主要原因[10~12],穿刺的成功性高度依赖操作者的经验。以解剖标记为导向的颈内静脉穿刺除了依赖常见的解剖关系,静脉是否开放以及颈内静脉的直径也很重要[2]。巨胖的病人因解剖标记不清,以前反复颈内静脉穿刺患者也增加穿刺置管的困难[2]。
由经过训练操作者,经过穿刺部位消毒后,在实时超声引导下可以在穿刺时直接看见靶静脉,并增加一次成功率为78~83%,整体成功率为97~100%,减少穿刺的次数和并发症发生率[1]。右侧颈静脉穿刺是多数操作者首选的穿刺路径,主要由于其到上腔静脉的路径更直接,也可以选择左侧颈内静脉路径、锁骨下静脉路径和股静脉。但左侧颈静脉到右心房的路径相对迂曲,可能导致透析血流速率下降,特别是在病人烦躁的情况下颈部经常运动时。股静脉是颈内静脉之外的第二选择,但股静脉途径被认为和较高的静脉血栓和感染有关,而且限制病人的离床活动[10]。锁骨下静脉作为最后的手段,因为担心置管导致的锁骨下静脉狭窄或阻塞[7,8],特别是终末肾患者准备进行同侧上肢的AVF(Arteriovenous Fistula)或AVG(Arteriovenous Graphy)。由于这一原因,慢性肾脏疾病血管入路应尽量避免锁骨下静脉[9]。
在操作过程中坚持严格的手消毒,铺巾和消毒技术指南,可以减少导管功能不良和感染的几率。抗菌素或抗菌素涂层导管和液体封管对于某些病人是有益的,但由于担心抗药菌和过敏反应并没有广泛得到应用。
有人认为对于所有的HDC,超声引导下的静脉穿刺是一个强制性的必要条件,在国内限于体制因素(前苏联内外妇儿的分科体制,非疾病为中心的架构,以及这一体制的收费模式和医保覆盖等),这样的条件不是每个单位都能做到的。在现有的条件下以解剖标记引导下的“盲”穿刺还是普遍应用的,尽管有分析显示颈内静脉解剖变异达27%[2],近35%(28/79)存在颈内静脉的完全阻塞、血栓、狭窄或解剖变异[3]。荟萃分析显示超声引导下静脉穿刺可以减少置管失败(RR 0.32)、减少并发症(RR 0.22)和需要多次穿刺(RR 0.60)[4]。新近的900例前瞻性研究显示颈内静脉置管术不但增加成功率,减少置管并发症,还可以降低导管相关感染[5]。2006年美国KDOQI(National Kidney Foundation Outcomes Quality Initiative )指南推荐超声引导下透析导管的置入,被推荐的还有持续的心电监护(减少心律失常),联合透视引导下导管推进(将导管尖置于合适的位置和除外气胸)导管尖至上腔静脉与右心房结合的部位,避免过深导致心脏损伤[6]。
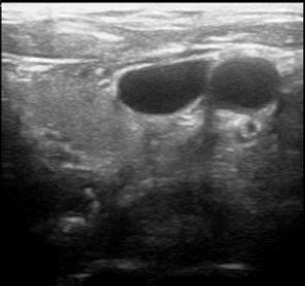
颈部超声:动脉?静脉? 静脉较大,卵圆形;动脉相对较小,圆形。
超声定位颈内静脉主要依据:
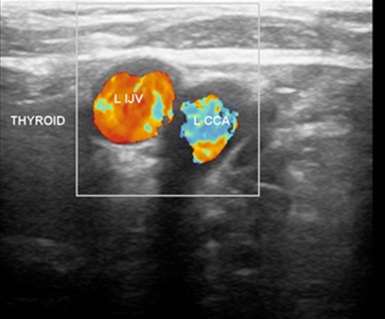
信号:多普勒超声可以决定血流是向心血流还是离心血流判断是动脉还是静脉
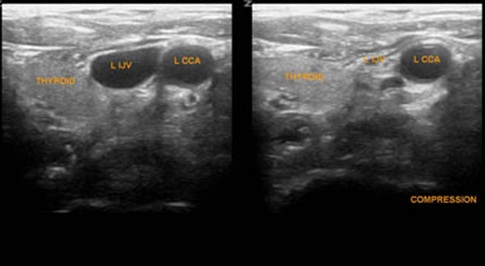
颈内静脉被压扁,而颈总动脉不能!
超声定位颈内静脉不是其深度,主要依据大小,形状,血流信号和能够被压扁。颈内静脉在大多数情况下(75%)其在下颈部位于颈总动脉的前外侧,经典教材在描述非影像引导下颈内静脉穿刺时,目标朝向颈动脉搏动的外侧方。但也有例外的情况,下图显示由于颈总动脉迂曲延长,其在下颈部水平出现在颈内静脉的外侧方向。颈内静脉在颈总动脉前内侧方向的发生率13%,在颈总动脉内侧较为罕见,发生率为1~4%之间。
采用盲穿/或根据解剖标志进行颈内静脉穿刺时,误传颈总动脉的发生率为10%,采用超声引导下穿刺这一几率显著下降到2%。这一差异主要是由于颈动脉走行的解剖差异。颈动脉误穿刺后可以导致血肿,动静脉瘘,动脉夹层甚至中风的发生。充分的压迫一般情况下不会发生血肿的进一步扩大。但是,漫不经心可能导致血肿扩大引起邻近气道的压迫。动静脉瘘作为颈总动脉穿刺的并发症发生率在0.5%。个别报告颈动脉穿刺导致动脉夹层。中风事件的发生更常见于椎动脉误穿刺,甚至发生在颈动脉压迫止血的情况下。
尽管神经损伤不常见,但有报告臂丛神经损伤发生率在2%。这一区域的其它神经损伤包括迷走神经,副神经,舌下神经等。颈内静脉穿刺发生气胸的几率1%,锁骨下静脉穿刺时发生率在3%。有报告颈内静脉穿刺时误穿椎动脉导致夹层发生引起脑血管事件。
1. Nabeel Aslam, Paul M Palevsky. Insertion of Temporary Dialysis Catheters with the Aid of Real-time Ultrasound. Saudi J Kidney Dis Transpl 2001;12:375-81(沙特阿拉伯的文献哦)
2. Lin BS, Kong CW, Tarng DC, Huang TP, Tang GJ: Anatomical variation of the internal jugular vein and its impact on temporary haemodialysis vascular access: an ultrasonographic survey in uraemic patients. Nephrol Dial Transplant 13:134–138, 1998
3. Forauer AR, Glockner JF: Importance of US findings in access planning during jugular vein hemodialysis catheter placements. J Vasc Interv Radiol 11:233–238, 2000
4. Randolph AG, Cook DJ, Gonzales CA, Pribble CG: Ultrasound guidance for placement of central venous catheters: a meta-analysis of the literature. Crit Care Med 24:2053–2058, 1996
5. Karakitsos D, Labropoulos N, De Groot E, Patrianakos AP, Kouraklis G, Poularas J, Samonis G, Tsoutsos DA, Konstadoulakis MM, Karabinis A: Real-time ultrasound-guided catheterisation of the internal jugular vein: a prospective comparison with the landmark technique in critical care patients. Crit Care 10:R162, 2006
6. Canaud B, Desmeules S, Klouche K, Leray-Moragues H, et al.: Vascular access for dialysis in the intensive care unit. Best Pract Res Clin Anaesthesiol 18:159–174, 2004
7. Spinowitz BS, Galler M, Golden RA, et al. Subclavian vein stenosis as a complication of subclavian catheterization for hemo dialysis. Arch Intern Med 1987;147:305-7.
8. Barrett N, Spencer S, Mclvor J, Brown EA. Subclavian stenosis: a major complication of subclavian dialysis catheters. Nephrol Dial Transplant 1988;3:423-5.
9. The National Kidney Foundation Dialysis Outcomes Quality Initiative: Clinical practice guidelines for vascular access. Am J Kidney Dis 1997;30(Suppl 3):S150-S91.
10. Trottier SJ, Veremakis C, O'Brien J, Auer AI. Femoral deep vein thrombosis associated with central venous catheterization: results from a prospective, randomized trial. Crit Care Med 1995;23:52-9.
11. Lin BS, Huang TP, Tang GJ, Tarng DC, Kong CW. Ultrasound-guided cannulation of the internal jugular vein for dialysis vascular access in uremic patients. Nephron 1998;78:423-8.
12. Farrell J, Gellens M. Ultrasound-guided cannulation versus the landmark-guided technique for acute hemodialysis access. Nephrol Dial Transplant 1997;12:1234-7.
13. Denys BG, Uretsky BF, Reddy RS. Ultrasound-assisted cannulation of the internal jugular vein: A prospective com parison to the external landmark-guided technique. Circulation 1993;87:1557-62. |