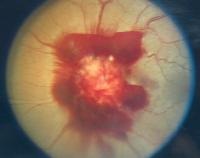
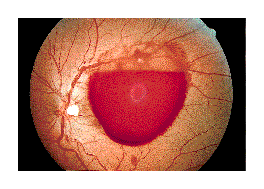
动脉瘤自然病史的研究相当少。未出血动脉瘤破裂的危险性是未知的。多年来,未破裂动脉瘤被认为发生出血是每年1-2%[3]瘤内弹簧栓子栓塞出现之前,大多数动脉瘤经开颅手术治疗(钳夹),以防止未来可能发生的灾难性出血。于1998年发表(回顾性研究部分)和2003(前瞻性研究部分)国际未破裂颅内动脉瘤的研究(International Study of Unruptured Intracranial Aneurysms,ISUIA)中分别涉及2621和1692例不进行干预治疗的颅内动脉瘤受试者,以确定真正的自然史的风险。这项研究已经改变了我们目前对动脉瘤自然风险历史的了解[2]。 伴随着CT和MRI的广泛应用,很多脑动脉瘤被偶然发现。这类动脉瘤的自然病史还没有被完全清楚,但有大样本报告提示它们的年破裂率为0.5~2之间[5,24,29,30]。破裂率的增加随体积的增大而增加,特别是≥10mm的动脉瘤,日后破裂的几率显著的增加[24]。脑动脉瘤破裂似乎和病人的年龄与性别无关,与存在或缺乏高血压无关[24]。但也有报告已发现吸烟,女性和年龄较轻与动脉瘤的增长和破裂相关联[4,5]。 但有关动脉瘤体积和破裂的关系仍然存有相当多的争论,认为动脉瘤体积和破裂出血增加的关系可以忽略不计[3,4,31]。 玻璃体出血
动脉瘤一旦破裂会伴有较高的并发症和死亡发生,破裂动脉瘤的症状是: 破裂脑动脉瘤典型的症状是头疼。病人常会说“我的头从来就没有这么疼过” 先兆性头疼(Sentinel or warning headaches,prodromal headaches )有些头疼是由于动脉瘤破裂前的数天到数周期间,血液渗漏到脑所引起的,30%~50%的病人可以感觉到先兆性头疼,这种先兆性头疼有时伴有恶心呕吐,视力障碍,意识不清等[17,18]。常常不为临诊医生所重视。很多明显的动脉瘤导致的蛛网膜下腔出血的头疼被误诊为偏头疼(migraine headache)、鼻窦炎(sinusitis)、感冒或诈病(malingering)[19]。 复视 (Double vision,Diplopia) 目盲 Loss of vision:可能和玻璃体出血相关。经常为双侧,位于视网膜和玻璃体膜之间,高达25%的病人可以发现[1,21]。 这些出血时静脉来源的,受重力影响,常呈现底部突出,上部平坦。 眼部和颈部疼痛 Eye and neck pain 昏睡 Lethargy 意识模糊或/和不省人事 Confusion and/or stupor 癫痫 Seizures 突然的情绪不稳(波动,易激惹,情绪失控)Sudden mood swings (Impulsivity, Irritability, Poor temper control) 言语讷吃(构音障碍)Speech impediment (dysarthria) 眼睑下垂,尤其是单侧 Eyelids dropping, especially unilaterally (Ptosis) 运动障碍(共济失调),特别是单侧 Movement disorders (ataxia), especially unilaterally. 死亡 Death 破裂动脉瘤最常见的表现是蛛网膜下腔出血。在北美非创伤蛛网膜下腔出血80~90%,其它则由AVM或肿瘤引起占大约5%,仍然有5~15%是不明原因的,但要记住创伤在这点上可能是压倒性的原因。服用抗血小板药物和抗凝药物往往很小的创伤就能导致蛛网膜下腔出血。但脑动脉瘤破裂不仅可以引起蛛网膜下腔出血,也可以导致脑室出血、脑内出血或硬模下出血。在罕见的情况下脑动脉瘤破裂可以导致脑内出血而没有任何蛛网膜下腔出血的证据。 神经检查的异常:局部神经异常取决于蛛网膜下腔出血的位置和严重程度。假性脑膜炎和眼球出血时建立蛛网膜下腔出血的诊断的有力证据。 脑膜刺激征(Signs of meningeal irritation )可以出现在大多数病人[20]。主要由蛛网膜下腔内血液引起,颈强直在出血后的几个小时可以消失。 下肢疼痛:血性脑脊液沿脊髓腔向下可以引起严重的下后背疼和双侧的根性腿疼,甚至掩盖头疼或颈部的疼痛。 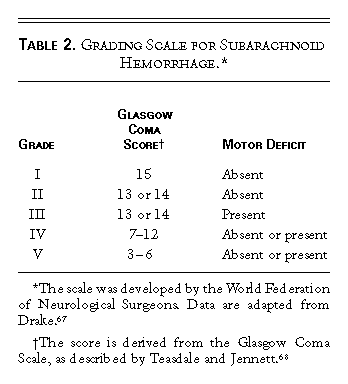
脑动脉瘤的病理生理-蛛网膜下腔出血CT分级
破裂脑动脉瘤病人的预后取决于动脉瘤的程度和位置,病人的年龄,一般健康状态和神经系统状态。有些脑动脉瘤破裂的病人出血之初,约有10%~12%病人尚没有得到救助就死亡[9]。住院病人40~50%死于症状发作后的1个月内[10~14]。幸存者中有神经系统后遗症占30%[10~14]。很多病人存在认知缺陷,另外一些病人从脑动脉瘤破裂中恢复后没有神经系统的症状或体征,完全恢复[15,16]。 占位效应 有些脑动脉瘤的表现并不是蛛网膜下腔出血,而是占位效应。这种动脉瘤较大,甚至是巨大[25]。占位效应最常见的症状是头疼,和第三颅神经压迫导致的该神经的麻痹。这些动脉瘤主要位于颈动脉和后交通动脉结合部或者基底动脉顶端动脉瘤。取决于动脉瘤位置占位效应的其他表现包括,脑干功能障碍,视野缺损,三叉神经疼痛,海绵窦综合症,癫痫,下丘脑-垂体功能障碍等。未破裂动脉瘤引起的占位效应承载日后继发破裂的危险,估计每年6%[24]。 脑缺血 未破裂动脉瘤远端血管分布区域的脑缺血症状较为罕见[25,26]。缺血被认为是动脉瘤腔内血栓脱落引起的,但应该与继发于动脉瘤的颅内动脉夹层相区别,后者有典型的部脑症状[27]。
1. Schievink WI. Intracranial aneurysms. N Engl J Med. Jan 2 1997;336(1):28-40. 4. Juvela S, Porras M, Heiskanen O. Natural history of unruptured intracranial aneurysms: a long-term follow-up study. J Neurosurg. Aug 1993;79(2):174-82. 7. Hop, Jeanette; Gabriel Rinkel, Ale Algra, Jan van Gijn (March 1997). "Case-Fatality Rates and Functional Outcome after Subarachnoid Hemorrhage: A Systematic Review.". Stroke 28 (3): 660–4. 10. Phillips LH II, Whisnant JP, O'Fallon WM, Sundt TM Jr. The unchanging pattern of subarachnoid hemorrhage in a community. Neurology 1980;30:1034-1040. 11. Sacco RL, Wolf PA, Bharucha NE, et al. Subarachnoid and intracerebral hemorrhage: natural history, prognosis, and precursive factors in the Framingham Study. Neurology 1984;34:847-854. 12, Longstreth WT Jr, Nelson LM, Koepsell TD, van Belle G. Clinical course of spontaneous subarachnoid hemorrhage: a population-based study in King County, Washington. Neurology 1993;43:712-718. 13. Fogelholm R, Hernesniemi J, Vapalahti M. Impact of early surgery on outcome after aneurysmal subarachnoid hemorrhage: a population-based study. Stroke 1993;24:1649-1654. 14. Inagawa T, Tokuda Y, Ohbayashi N, Takaya M, Moritake K. Study of aneurysmal subarachnoid hemorrhage in Izumo City, Japan. Stroke 1995;26:761-766. 15. Lindberg M, Angquist KA, Fodstad H, Fugl-Meyer K, Fugl-Meyer AR. Self-reported prevalence of disability after subarachnoid haemorrhage, with special emphasis on return to leisure and work. Br J Neurosurg 1992;6:297-304. 16. Tidswell P, Dias PS, Sagar HJ, Mayes AR, Battersby RDE. Cognitive outcome after aneurysm rupture: relationship to aneurysm site and perioperative complications. Neurology 1995;45:875-882. 17. Leblanc R. The minor leak preceding subarachnoid hemorrhage. J Neurosurg 1987;66:35-39. 18. Østergaard JR. Headache as a warning symptom of impending aneurysmal subarachnoid haemorrhage. Cephalalgia 1991;11:53-55. 19. Schievink WI, van der Werf DJM, Hageman LM, Dreissen JJR. Referral pattern of patients with aneurysmal subarachnoid hemorrhage. Surg Neurol 1988;29:367-371. 20. Kassell NF, Torner JC, Haley EC Jr, Jane JA, Adams HP, Kongable GL. The International Cooperative Study on the Timing of Aneurysm Surgery. 1. Overall management results. J Neurosurg 1990;73:18-36. 21. Garfinkle AM, Danys IR, Nicolle DA, Colohan ART, Brem S. Terson's syndrome: a reversible cause of blindness following subarachnoid hemorrhage. J Neurosurg 1992;76:766-771. 22. Report of World Federation of Neurological Surgeons Committee on a universal subarachnoid hemorrhage grading scale. J Neurosurg 1988;68:985-986. 23. Teasdale G, Jennett B. Assessment of coma and impaired consciousness: a practical scale. Lancet 1974;2:81-84. 24. Wiebers DO, Whisnant JP, Sundt TM Jr, O'Fallon WM. The significance of unruptured intracranial saccular aneurysms. J Neurosurg 1987;66:23-29. 25. Raps EC, Rogers JD, Galetta SL, et al. The clinical spectrum of unruptured intracranial aneurysms. Arch Neurol 1993;50:265-268. 26. Przelomski MM, Fisher M, Davidson RI, Jones HR, Marcus EM. Unruptured intracranial aneurysms and transient focal ischemia: a follow-up study. Neurology 1986;36:584-587. 27. Mokri B. Dissections of cervical and cephalic arteries. In: Meyer FB, ed. Sundt's occlusive cerebrovascular disease. 2nd ed. Philadelphia: W.B. Saunders, 1994:45-70. 28. McCormick WF, Nofzinger JD. Saccular intracranial aneurysms: an autopsy study. J Neurosurg 1965;22:155-159. 29. Graf CJ. Prognosis for patients with nonsurgically-treated aneurysms: analysis of the Cooperative Study of Intracranial Aneurysms and Subarachnoid Hemorrhage. J Neurosurg 1971;35:438-443. 30. Winn HR, Almaani WS, Berga SL, Jane JA, Richardson AE. The long-term outcome in patients with multiple aneurysms: incidence of late hemorrhage and implications for treatment of incidental aneurysms. J Neurosurg 1983;59:642-651. 31. Crowell RM, Ogilvy CS, Gress DR. Unruptured aneurysms. In: Ojemann RG, Ogilvy CS, Crowell RM, Heros RC, eds. Surgical management of neurovascular disease. 3rd ed. Baltimore: Williams & Wilkins, 1995:205-22. |